У ребенка рвота до реанимации
https://ria.ru/20200617/1573020546.html
В Москве умер первый ребенок из-за новой болезни, вызванной COVID-19
Двухлетняя Мария Паршикова умерла в Морозовской больнице, где ей тщетно пытались помочь в течение недели. Сначала решили, что у девочки синдром Кавасаки. Но… РИА Новости, 17.06.2020
2020-06-17T08:00
2020-06-18T13:42
коронавирус в россии
коронавирус covid-19
морозовская детская городская клиническая больница
здоровье
москва
дети
медицина
/html/head/meta[@name=’og:title’]/@content
/html/head/meta[@name=’og:description’]/@content
https://cdn24.img.ria.ru/images/07e4/06/11/1573051642_0:0:1620:911_1400x0_80_0_0_dbf361c8a16c0f67d752c0348795744a.png
https://ria.ru/20200519/1571642125.html
https://ria.ru/20200514/1571463800.html
Николай
Эта новость должна быть главной в стране ибо дети наше будущее и родители должны знать об опасности все!
206
Фиалка ноября
Это — в Москве, в центре, где самые-самые врачи, силы, знания! А что говорить про регионы?! Жаль, кто попал в этот «замес», кто не справился сам…
165
москва
РИА Новости
Россия, Москва, Зубовский бульвар, 4
7 495 645-6601
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
2020
РИА Новости
Россия, Москва, Зубовский бульвар, 4
7 495 645-6601
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
Новости
ru-RU
https://ria.ru/docs/about/copyright.html
https://xn--c1acbl2abdlkab1og.xn--p1ai/
РИА Новости
Россия, Москва, Зубовский бульвар, 4
7 495 645-6601
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
https://cdn24.img.ria.ru/images/07e4/06/11/1573051642_0:0:1620:911_1400x0_80_0_0_dbf361c8a16c0f67d752c0348795744a.png
https://cdn24.img.ria.ru/images/07e4/06/11/1573051642_373:0:1620:935_1400x0_80_0_0_5bd20a62abb93ab0e084c9915f8f8daa.png
https://cdn21.img.ria.ru/images/07e4/06/11/1573051642_538:0:1473:935_1400x0_80_0_0_f391d92fffde8f3be878a55e4a5cd79d.png
РИА Новости
Россия, Москва, Зубовский бульвар, 4
7 495 645-6601
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
РИА Новости
Россия, Москва, Зубовский бульвар, 4
7 495 645-6601
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
коронавирус в россии, коронавирус covid-19, морозовская детская городская клиническая больница, здоровье, москва, дети, медицина
08:00 17.06.2020 (обновлено: 13:42 18.06.2020)
322145
МОСКВА, 17 июн — РИА Новости, Мария Семенова. Двухлетняя Мария Паршикова умерла в Морозовской больнице, где ей тщетно пытались помочь в течение недели. Сначала решили, что у девочки синдром Кавасаки. Но после вскрытия выяснилось: ребенок погиб из-за нового заболевания, вызванного коронавирусом. Историю борьбы за детскую жизнь РИА Новости рассказала Анна Паршикова, мать Маши.
«Будто рубильник дернули»
Маруся, как звали ее дома, поступила в приемное отделение вечером 18 мая, а 23-го скончалась за закрытыми дверями реанимации. Мать к ней не пустили: у девочки был COVID-19, в крови обнаружили антитела IGM — они вырабатываются в острой фазе болезни.
Новость о том, что у дочери коронавирус, потрясла родителей: во время эпидемии они самоизолировались на даче и никто не контактировал с COVID-инфицированными. Правда, в апреле недолго и не очень серьезно переболели все домочадцы — чем, не знают до сих пор.
«У дочки поднялась температура под сорок. Мы были в Домодедовском районе, приехала местная скорая. Врачи заподозрили энтеровирусную инфекцию, сказали, ничего страшного — но, если лихорадка продержится больше трех суток, вызывайте бригаду опять. Через два дня Маруся начала бегать и скакать как обычно — будто рубильник дернули, — вспоминает Анна. — Зато слегла я: слабость, озноб, но пониженная температура. После такие же симптомы появились у мужа. Мы и подумать не могли, что это COVID-19. У меня в крови нет антител. Либо я бессимптомник, либо вообще не болела, либо тестирование врет — загадка. Вообще с коронавирусом больше вопросов, чем ответов. Муж и сын будут сдавать анализ — это важно, ведь мы тогда находились с родителями и немолодой няней, могли их заразить».
«Срочно вызывай скорую»
Через три недели после выздоровления у Маруси снова подскочила температура — 39.
«Два дня я пыталась вызвать кого-нибудь — хоть платно, хоть бесплатно. Все бесполезно. На третий день у дочери сильно опух лимфоузел на шее, и мы вернулись в Москву. Врач из поликлиники сказал: похоже на мононуклеоз (инфекционное заболевание, для которого характерны лихорадка и воспаление лимфоузлов. — Прим. ред.). Доктора приходили практически ежедневно — и платные, и участковые. Все твердили одно и то же. Но потом я увидела на ножках девочки сыпь и скинула фото приятельнице, педиатру. Та заволновалась: «Срочно вызывай скорую, похоже на Кавасаки». Тут у меня волосы зашевелились».
Приехала бригада. Марусю осмотрели и предположили, что это просто аллергия на антибиотик, однако на всякий случай госпитализировали в Морозовскую больницу. По словам Анны, двое суток никто, кроме единственного дежурного врача, и слышать не хотел, что у малышки, возможно, синдром Кавасаки. «Но надо отдать должное: начиная с третьего дня помогали дочери всем чем могли. У меня уже нет сил и желания кого-то судить. Все равно мы никогда не узнаем, было ли что-то сделано не так», — вздыхает Анна.
«Мозг перешел в режим самосохранения»
Даже когда дочь попала в реанимацию, Паршикова не верила, что Маруся умирает. Казалось, вот-вот кризис минует.
«Сейчас понимаю, что мой мозг перешел в режим самосохранения. Нет, я действовала: звонила, писала, трясла всех. Но когда твой ребенок угасает на глазах, сознание будто ставит блок и все как в тумане. Я убеждала себя: еще чуть-чуть и все наладится. Даже спросила: «Вы нас из реанимации пока не переводите?» На меня посмотрели как на идиотку. Видимо, доктора уже все понимали. Но мне-то никто ничего не говорил».
Маруся «сгорела» за семь дней. Потом врачи объяснили Анне: у девочки был Кавасаки-подобный синдром, вызванный коронавирусом. Он привел к обширному поражению внутренних органов. «Совсем недавно дочь выглядела как нормальный ребенок, которому просто нездоровится. Вскрытие показало: у нее чудовищные повреждения внутренних органов. «Вы такое раньше видели?» — допытывалась я у врачей. Мне ответили, что так обычно бывает после длительного онкозаболевания или при иммунодефиците. А здесь неделя — и все», — описывает Паршикова.
«Это преступление»
Анна не собирается «воевать» с больницей, но ей важно предать огласке свою историю. «Не для того, чтобы кого-то наказать, — мы хотим, чтобы люди знали об этой болезни».
Никто, переживает Паршикова, даже не подозревает, что жизнь детей в опасности. «На днях по ТВ сказали, что в Москве нет ни одного ребенка с этим синдромом. Я была в ужасе. Вместо того чтобы предупредить родителей, дезинформируют многомиллионную аудиторию. Это преступление, — считает она. — Даже сейчас в Морозовской больнице есть дети с этим диагнозом. Мне пишут сотни людей, я рассказываю им о симптомах дочери и, конечно, советую обратиться за помощью — ведь я ни в коем случае не врач».
Быть настороже
Заведующий кафедрой педиатрии Медицинского института РУДН и консультант-пульмонолог Морозовской больницы Дмитрий Овсянников объяснил, что еще в начале весны мировое врачебное сообщество обнаружило новый детский недуг — мультисистемный воспалительный синдром, ассоциированный с COVID-19. Другое название — Кавасаки-подобная болезнь.
«Сигналы из других стран поступали уже с марта, на сегодняшний день известно о 600 случаях. Провели детальный анализ того, как развивалось заболевание, у 120 пациентов из Великобритании, Франции, США, Италии. Один ребенок погиб, то есть летальность — меньше одного процента», — уточнил Овсянников.
Прежде всего, по его словам, нужно обращать внимание на классические признаки синдрома Кавасаки. Их шесть: лихорадка, изменения слизистых оболочек (красные губы, земляничный или малиновый язык), отек ладоней и ступней, конъюнктивит, увеличение лимфоузлов, особенно шейных, а также разнообразная сыпь. У детей с мультисистемным воспалительным синдромом могут быть не все симптомы, но даже некоторые из них должны насторожить родителей и врачей. Не стоит игнорировать и специфические черты новой болезни.
«Она поражает детей девяти-десяти лет, а средний возраст пациентов с синдромом Кавасаки — два года. Другие особенности — снижение артериального давления и шок. Могут быть нарушения желудочно-кишечного тракта (понос, рвота), головные боли и симптомы менингита», — перечисляет эксперт.
«Профилактики нет»
Овсянников отметил: хотя заболевание новое, уже разработаны протоколы диагностики и лечения. У детей с таким недугом велики шансы оказаться в реанимации — оставаться дома в любом случае противопоказано, при первых признаках необходимо ехать в стационар. «Профилактики нет. Важно понимать, что синдром развивается через одну-шесть недель после перенесенной коронавирусной инфекции. Если кто-то в семье переболел ОРВИ и тем более при подтвержденном COVID-19, нужно особенно пристально следить, нет ли у ребенка лихорадки, сыпи, конъюнктивита. В этом случае — срочно за медицинской помощью! Одна из причин фатального исхода — поздняя госпитализация».
Не только в ходе лечения, но и после выписки нужно делать УЗИ сердца, чтобы исключить аневризм коронарных артерий, как и при синдроме Кавасаки, добавляет врач. «За все время пандемии в Морозовскую больницу госпитализировали 13 детей с мультисистемным воспалительным синдромом, пятеро лежали в отделениях интенсивной терапии и реанимации. На сегодня большинство пациентов выздоровели».
До сих пор многие уверены: коронавирус не страшен детям, они могут быть лишь переносчиками инфекции. Раньше так считали и ученые, но оптимистичные прогнозы не подтвердились.
Источник
Автор:
17 июня 2020 14:08
Мама маленькой Маруси, которой было всего два года, взялась рассказать историю ее болезни, чтобы другие родители не относились к опасности беспечно. Ведь многие уже привыкли считать, что дети не заболевают после встречи с COVID-19.

Маруся попала в столичную Морозовскую больницу вечером 18 мая. Не прошло и недели, как малышка скончалась в реанимации. В ее крови были обнаружены антитела IGM, свидетельствующие о борьбе организма с новым коронавирусом.

Источник:
С начала апреля семья Паршиковых, у которых есть еще старший сын, самоизолировалась на даче. В апреле же чем-то странным переболели:
«У дочки поднялась температура под сорок. Мы были в Домодедовском районе, приехала местная скорая. Врачи заподозрили энтеровирусную инфекцию, сказали, ничего страшного — но, если лихорадка продержится больше трех суток, вызывайте бригаду опять. Через два дня Маруся начала бегать и скакать как обычно — будто рубильник дернули, — вспоминает Анна. — Зато слегла я: слабость, озноб, но пониженная температура. После такие же симптомы появились у мужа. Мы и подумать не могли, что это COVID-19. У меня в крови нет антител. Либо я бессимптомник, либо вообще не болела, либо тестирование врет — загадка», — рассказывает мама, Анна Паршикова.

Источник:
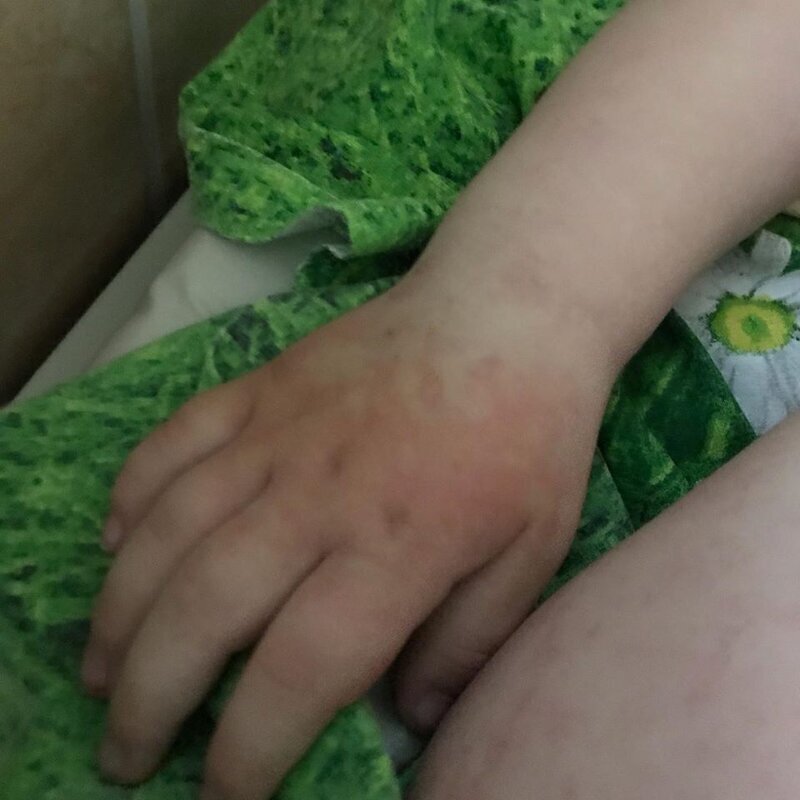
Еще через три недели у малышки снова поднялась температура, потом опух лимфоузел на шее, на ручках и ножках появилась сыпь. Мама с дочкой попали в московскую Морозовскую больницу.
Источник:
Всего за несколько дней у Маруси развился воспалительный синдром, похожий на известное заболевание Кавасаки.
«Совсем недавно дочь выглядела как нормальный ребенок, которому просто нездоровится. Вскрытие показало: у нее чудовищные повреждения внутренних органов. «Вы такое раньше видели?» — допытывалась я у врачей. Мне ответили, что так обычно бывает после длительного онкозаболевания или при иммунодефиците. А здесь неделя — и все», — вспоминает Паршикова.

Источник:
В ходе пандемии коронавируса SARS-CoV-2 серьёзно выросло число случаев воспалительного синдрома, напоминающего синдром Кавасаки. В том числе у маленьких детей, которых до поры до времени считали неуязвимыми перед новым вирусом.
Теперь же мультисистемный воспалительный синдром, ассоциированный с COVID-19, или Кавасаки-подобная болезнь признана новым опасным детским недугом. Зарегистрировано как минимум 600 случаев, поясняет заведующий кафедрой педиатрии Медицинского института РУДН и консультант-пульмонолог Морозовской больницы Дмитрий Овсянников. И недуг этот уносит детские жизни.

Источник:
Анна Паршикова взволнована тем, что никто не информирует родителей об опасности, а ведь во время ее пребывания в Морозовской больнице там было несколько юных пациентов с тем же синдромом. Теперь потерявшая дочку женщина делится в соцсетях ее фотографиями и рассказывает, на что стоит обратить внимание.
Источник:
Анна рассказывает о симптомах, которые были у Маруси и при которых родителям определенно стоит тревожиться и немедленно обращаться за медпомощью:
1. Сыпь. Любая сыпь пусть вызовет вопрос. У нас началась со стоп и ладошек. Потом распространилась намного сильнее и ярче
2. Глазки. Красные отёкшие глазки
3. Яркие губы
4. Яркий язык
5. Воспалённые лимфоузлы. У Маруси были на шее
7. Возможен понос
8. Ну и температура. Температура больше 4-5 дней. Она жарила и жарила, эта температура
9. Потом добавляются симптомы: такие как бесконечно воспалённые десны, слизистая носа и т.д.
Одним словом, если температура держится более 4-5 дней, не ждите дальше, просите анализы, рассматривайте ребёнка через лупу, просите все возможные анализы. В анализах надо смотреть на тромбоциты. Они увеличиваются.

Источник:
Дмирий Овсянников подчеркивает, что новый воспалительный синдром может давать снижение артериального давления и шок. Другие симптомы: понос, рвота, головные боли и признаки менингита. Предотвратить коварный синдром, который развивается через 1-6 недель после заболевания COVID-19, пока нельзя, остается только наблюдение за состоянием ребенка.
Если кто-то в семье переболел ОРВИ или подтверждено инфицирование коронавирусом, пристально следить за появлением у младших членов семьи лихорадки, сыпи или конъюнктивита.

Источник:
Российская медицина уже разработала протоколы помощи при новом синдроме. Но это тяжелое заболевание, требующее своевременной медпомощи в детском стационаре… А после выздоровления необходимо наблюдать за состоянием сердца ребенка.
С начала пандемии в Морозовской детской больнице прошли лечение уже 13 детей с Кавасаки-подобной болезнью, вызванной COVID-19…
Источник:
Ссылки по теме:

Понравился пост? Поддержи Фишки, нажми:
Источник

Все мамы и папы прекрасно знают, что рвота у детей — не такое уж редкое явление. Однако на практике, столкнувшись с приступом, многие попросту теряются и не знают, как оказать малышу первую помощь, что делать и куда звонить. Авторитетный детский врач Евгений Комаровский, автор многочисленных статей и книг о здоровье детей, рассказывает, почему случается рвота и что делать при этом взрослым.

О рвоте
Рвота — защитный механизм, рефлекторное извержение содержимого желудка через рот (или через нос). Во время приступа брюшной пресс сокращается, пищевод расширяется, сам желудок расслабляется и выталкивает все, что в нем есть, вверх по пищеводу. Этот довольно сложный процесс регулирует рвотный центр, который у всех людей расположен в продолговатом мозге. Чаще всего рвотные массы представляют собой смесь непереваренных остатков пищи и желудочного сока. Иногда в них могут наблюдаться примеси гноя или крови, желчи.

Самая распространенная причина детской рвоты — пищевое отравление. Рвота может наблюдаться при разных инфекционных заболеваниях: ротавирусной инфекции, скарлатине, тифе.
Реже такая проблема бывает спровоцирована накопившимися токсинами, такое состояние может возникнуть при серьезных заболеваниях почек.
Среди других причин рвотных приступов — болезни желудка и кишечника, неврологические диагнозы, травмы головы.
У детей нередко рвота может быть спровоцирована сильными эмоциональными потрясениями.
Виды
Врачи различают несколько видов детской рвоты:
- Циклическая рвота (ацетонемическая).
- Почечная.
- Гепатогенная.
- Диабетическая.
- Кардиальная.
- Психогенная.
- Церебральная.
- Кровавая.

В большинстве случаев рвота у детей начинается ночью. Малыш просыпается от сильной тошноты. В этой ситуации важно не пугаться и не растеряться. Действия родителей должны быть спокойными и уверенными.
Чем младше ребенок, тем более опасна для него рвота, поскольку может возникнуть обезвоживание организма, которое для малышей может закончиться летальным исходом.

Однократная рвота (без каких-либо дополнительных симптомов) у ребенка не должна вызывать особой тревоги у родителей, считает Евгений Комаровский. Дело в том, что именно таким образом организм «очищается» от накопившихся токсинов, пищевых элементов, которые ребенок не смог переварить. Однако родительское бездействие может быть чревато трагическими последствиями в тех случаях, если рвота многократная, а также если есть другие симптомы, указывающие на нарушения в организме.

Наиболее частая причина рвотных приступов у ребенка — пищевые отравления. Яд в организм крохи может попасть с разными продуктами: молочными, мясными, морепродуктами, овощами и фруктами.
В подавляющем большинстве случаев рвотный рефлекс вызывают нитраты и пестициды, которыми обрабатывают фрукты и овощи. Даже очень качественные продукты мясного происхождения могут стать причиной сильного отравления, если они приготовлены неправильно.
Евгений Комаровский подчеркивает, что первые симптомы пищевого отравления обычно начинают проявляться в промежутке от 4 до 48 часов после еды. Довольно часто остановить рвоту, которая спровоцирована пищей, можно самостоятельно, в домашних условиях.
Однако Евгений Комаровский напоминает, что есть такие ситуации, при которых мамы и папы не должны заниматься самостоятельным врачеванием. Врачебной помощи требуют:
- Дети от 0 до 3 лет.
- Дети, у которых рвота протекает на фоне повышенной температуры тела.
- Дети, у которых рвота, понос и боль в животе (все вместе или лишь часть симптомов) длятся уже более двух суток.
- Дети, которые не «одиноки» в своем заболевании (если аналогичные симптомы есть и у других домочадце

Есть ситуации, в которых ребенку как можно скорее нужна неотложная медицинская помощь. Вызывать «Скорую» следует при одном или нескольких следующих состояниях:
- Рвота возникла после употребления в пищу грибов.
- Рвота настолько интенсивна, что малыш не может пить воду.
- Рвота сопровождается помутнением сознания, несвязной речью, нарушением координации движений, пожелтением кожи, сухостью слизистых оболочек, появлением сыпи.
- Рвота сопровождается визуальным увеличением (опухлостью) суставов.
- На фоне многократной рвоты отсутствует мочеиспускание более 6 часов, моча имеет темный оттенок.
- В рвотных и (или) каловых массах имеются примеси крови, гноя.
В ожидании приезда врача ребенка нужно положить на бок, чтобы во время очередного рвотного приступа ребенок не захлебнулся рвотными массами. Грудного карапуза нужно держать на руках, на боку. Никаких медикаментов давать не надо.
Чтобы доктор смог скорее понять истинную причину состояния ребенка, родители должны вспомнить максимально подробно, что кроха ел за последние сутки, что пил, где был и чем занимался. Кроме того, маме с папой предстоит внимательно изучить рвотные массы, чтобы потом рассказать врачу о том, какого они цвета, консистенции, есть ли необычный запах, нет ли в них примесей крови или гноя.

Анализируем цвет
Темная рвота (цвета кофейной гущи) может свидетельствовать о серьезных проблемах с желудком, вплоть до язвенной болезни.
Если в массах есть примесь желчи и присутствует горько-сладкий запах, можно заподозрить неполадки в работе желчного пузыря и желчевыводящих путей.
Зеленый цвет рвотных масс может указывать на неврологический характер рефлекса, такой же бывает и рвота в сильной стрессовой ситуации, когда ребенок не может по-другому справиться с волнением и переживаниями.
Рекомендуется оставить образцы рвотных и каловых масс больного ребенка до приезда врача, чтобы показать их специалисту. Это будет способствовать наиболее быстрой и точной диагностике истинной причины состояния.

Рвота у грудного ребенка может быть вполне естественным процессом становления функций пищеварения, однако лучше, если это констатирует врач. Комаровский подчеркивает, что часто у детей грудного возраста рвота бывает вполне ожидаемой причиной банального переедания, если родители слишком усердствуют в желании накормить свое чадо побольше и покалорийнее.
Рвота может носить и другой характер — аллергический, травматический, а также воспалительный. Иными словами, этот рефлекс сопровождает великое множество самых разнообразных заболеваний, некоторые из которых требуют скорейшей госпитализации с последующей хирургической помощью, а потому недооценивать рвотные приступы не стоит.

Итак, родители должны приложить максимум усилий не для того, чтобы остановить рвоту любой ценой и пытаться лечить что-то народными средствами, а для того, чтобы внимательно наблюдать. Будет просто отлично, если приехавшему на вызов врачу они смогут сообщить следующие данные:
- Частота и периодичность приступов (через какие промежутки времени возникает рвота, сколько она продолжается).
- Становится ли ребенку легче после очередного приступа, уменьшается ли боль в животе.
- Каков примерный объем рвотных масс, их цвет и есть ли какие-то примеси.
- Чем болел малыш за последний год, за последние две недели.
- Что ел кроха, есть ли и у родителей подозрение на пищевое отравление.
- Изменялся ли вес ребенка за последние 2 недели.
Советы
Если у ребенка появились некоторые из вышеперечисленных симптомов, но рвоты нет, Комаровский советует вызвать рефлекс самостоятельно. Для этого малышу нужно дать выпить 2-3 стакана теплой воды или молока, а затем аккуратно ввести пальцы в ротоглотку и слегка пошевелить ими. Можно пальцами или ложкой слегка надавить на корень языка.
Кормить ребенка ничем не нужно. Однако поить — обязательно. При этом следует знать, что отпаивание ребенка при рвоте — целая наука, осуществлять его нужно строго по правилам. Во-первых, говорит Евгений Комаровский, питье должны быть дробным, но очень частым. Разовое количество — несколько глотков. Во-вторых, температура воды должна быть аналогичной температуре тела, так жидкость будет скорее всасываться, что убережет ребенка от обезвоживания. На вопрос, чем поить, доктор отвечает, что наилучшим вариантом являются растворы для пероральной регидратации или приготовленные в домашних условиях солевые растворы. При желании можно давать ребенку негазированные минеральные воды, чай, компот.

Ни в коем случае не нужно добавлять в питье сахар, варенье, мед. Если ребенок наотрез отказывается пить то, что положено, предложите ему то, что ему нравится — сок или сладкий напиток, но при этом разбавьте его водой настолько, чтобы полученное питье было максимально прозрачным.
Активированный уголь давать полезно, но лишь в строго обозначенных пропорциях — 1 грамм препарата на килограмм веса ребенка, не меньше. Если повысилась температура, можно дать малышу жаропонижающее, лучше всего подойдет «Парацетамол».

Не стоит перевозить ребенка в лечебное учреждение самостоятельно. В машине кроху может «растрясти» еще больше, и приступы усилятся. Комаровский предостерегает родителей давать при рвоте спиртовые растворы и марганцовку.
Разрешенные для детей препараты – «Смекта», «Регидрон», «Энтерофурил».
Комаровский призывает родителей быть благоразумными и не давать при рвоте детям средства, которые часто советуют «знатоки» народной медицины (например, молочно-желтковую смесь), поскольку такое «лечение» может лишь ухудшить состояние ребенка.
Кормить после рвоты следует постепенно, не перегружая желудок – небольшими порциями, избегая жирного, сладкого, соленого и кислого.

Что делать при рвоте у ребенка расскажет доктор Комаровский в видео ниже.
Источник
