Тошнит ли при мастопатии
Молочная железа представляет собой отличительную особенность целого зоологического класса – класса млекопитающих.
От рождения ребенка до поздних лет жизни молочная железа многократно меняет свой облик – начавшись с маленького бутона, она проходит свой волнующий расцвет и в увядающем спокойствии завершает свой век.
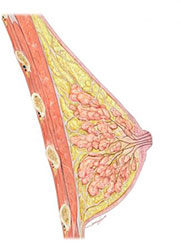
Молочные железы начинают формироваться на 6-ой неделе внутриутробной жизни. С момента рождения и до полового созревания в молочных железах удлиняются протоки, увеличиваются соски. В периоде полового созревания происходит быстрое удлинение и разветвление протоков, образование железистых долек, изменение морфологической структуры молочной железы. Соединительная ткань образует 2 зоны: межклеточная и междолевая (поддерживающая доли), подвергающаяся гормональным воздействиям. После полного полового созревания до второго триместра первой беременности молочная железа прекращает свое развитие. Таким образом, от периода полового созревания и до конца первой беременности эпителий молочных желез является незрелым, он не способен отвечать на собственный циркулирующий прогестерон и это становится фактором риска в развитии рака молочной железы.
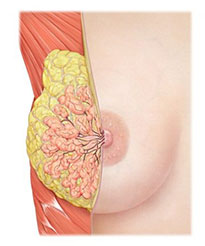
Молочная железа чрезвычайно зависима от циклических физиологических процессов организма. Практически, молочная железа никогда не находится в состоянии покоя, независимо от возраста женщины. Постоянная изменчивость структуры молочной железы, чувствительность к половым гормонам, гормонам щитовидной железы, зависимость от сексуального комфорта и состояния эмоционального статуса женщины, приводят к частому возникновению в этой железе диспластических процессов, которые чаще всего объединяются термином мастопатия или фиброзно-кистозная болезнь.
Мастопатия или фиброзно-кистозная болезнь —
это обобщающее название доброкачественных изменений молочных желез, сильно отличающихся между собой по анатомическим признакам, клиническим проявлениям и той опасности малигнизации, которая вынуждает рассматривать мастопатию, как предраковое заболевание.
Спасибо за обращение.
Ваша заявка принята. Наш специалист свяжется с Вами в ближайшее время
Причин возникновения данных изменений огромное количество. Основными из них являются:
- Стрессовые ситуации, которые присутствуют в жизни каждой женщины (неудовлетворенность семейным положением, а также своим положением в обществе, бытовые конфликты, конфликтные ситуации на работе) поскольку любой стресс сопровождается различными функциональными нарушениями нейроэндокринной системы.
- Факторы сексуального характера.
- Факторы репродуктивного характера (количество беременностей, родов, абортов, возраст при беременности и родах, длительность лактации, время появления 1-ой менструации и наступления менопаузы и др.).
- Гинекологические заболевания и, в первую очередь, воспалительные процессы в малом тазу.
- Эндокринные нарушения (дисфункция щитовидной железы, метаболический синдром, синдром поликистозных яичников, сахарный диабет 1-го и 20го типов и др.). Патологические процессы в печени и желчных путях. Наследственная (генетическая) предрасположенность.
Для мастопатии наиболее характерными жалобами являются:
- болезненность молочных желез,
- ощущение увеличения их объема,
- нагрубание и отек желез,
- наличие выделений из сосков молочных желез прозрачной или похожей на молозиво жидкости.
Боли могут иррадиировать в подмышечные области, плечо и лопатку. Наиболее частым является сочетание симптомов мастопатии и предменструального синдрома. Основными жалобами при этих состояниях являются: головная боль (нередко по типу мигрени), отеки лица и конечностей, тошнота, реже рвота, нарушение функции кишечника, метеоризм. При нейропсихической форме предменструального синдрома возможно присоединение таких жалоб, как раздражительность, депрессия, слабость, плаксивость и агрессивность. Сложности в определении причины болевого синдрома связаны с тем, что боли могут возникать не только при патологии молочной железы, но и при шейно-грудном остеохондрозе, радикулоневрите, межреберной невралгии и устраняются соответствующей терапией.
Если у вас наблюдаются подобные
симптомы, советуем
Какие формы может иметь фиброзно-кистозная болезнь?
Чаще всего мастопатия носит диффузный характер и проявляется:
- преобладанием железистого компонента (отек, разрастание железистой ткани) — самая благоприятная форма;
- преобладанием фиброзного компонента (отечность, увеличение междольковых соединительнотканных перегородок, давление их на окружающую ткань, сужение просвета протоков, вплоть до полного их заращения;
- преобладанием кистозного компонента (наличие одной или нескольких эластичных полостей, заполненных жидким содержимым, четко отграниченных от окружающих тканей железы);
- смешанной формой (увеличение числа железистых долек, разрастание соединительнотканных междолевых перегородок).
Менее благоприятной формой мастопатии является узловая. При этой форме, как правило, на фоне изменений, описанных выше, имеется наличие одного или нескольких узлов, чаще всего представляющих собой аденому или фиброаденому.
Фиброаденома
довольно частая доброкачественная опухоль молочных желез. Встречается в любом возрасте, но чаще в 20-40 лет. В некоторых случаях, особенно у подростков, фиброаденомы могут быстро расти и достигать значительных размеров (до 10-15 см). По данным разных авторов перерождение доброкачественной фиброаденомы в злокачественную опухоль молочной железы происходит в 1,5-2%.
Также узловая форма может быть представлена атипической гиперплазией ( разрастанием железистой ткани). Процент перерождения данного узлового образования увеличивается до 20%.
Также стоит напомнить о совершенно особенном проявлении мастопатии — кровянистые выделения из соска молочной железы. Как правило, причиной таких выделений является внутрипротоковое образование (папиллома), которая может изъязвляться и кровоточить. Такие симптомы должны стать серьезным поводом для беспокойства женщины и скорого обращения за медпомощью.
Необходимые методы обследования, которые должна получить женщина, обратившись к врачу-маммологу:
- осмотр и ручное исследование молочных желез, исследование подмышечных, подключичных, шейных лимфоузлов;
- УЗИ молочных желез и лимфоузлов;
- рентгеновская маммография (всем женщинам после 40 лет);
- анализы крови (общий анализ, биохимическое исследование, гормональный статус, онкомаркеры);
- при выявлении кист, их пункция с цитологическим исследованием содержимого;
- при выявлении узлового образования, проведение забора, посредством иглы и шприца, клеток из образования для проведения цитологического исследования.

Схема лечения мастопатии должна подбираться индивидуально, для каждой женщины. При назначении схемы должны учитываться причины развития мастопатии, данные обследований, изменения в анализах крови. При необходимости женщина должна получить консультацию таких специалистов, как невролог, гинеколог, эндокринолог, терапевт. Также по решению доктора, при выявлении узлового образования, может быть выполнено оперативное лечение в условиях онкологического отделения с гистологическим исследованием удаленного участка молочной железы.
В жизни практически каждая женщина хотя бы раз ощущала боли, дискомфорт в молочных железах или же самостоятельно обнаруживала уплотнение в молочной железе. В такой ситуации каждая женщина ведет себя по-разному. Одна идет к маммологу или онкологу, объясняет беспокоящие ее ощущения, проходит обследование и, в дальнейшем, либо получает курс лечения, либо просто получает рекомендации по самообследованию и частоте посещения маммолога. Другая же терпит боли, терзается сомнениями и каждый раз, услышав от подруг или знакомых о раковой опухоли, думает — «ведь у меня тоже не все в порядке», но в силу собственного страха услышать грозный диагноз или просто от вечного «не до себя» продолжает оттягивать визит к доктору.
Узнать подробности о работе стационара вы можете по телефону +7 (495) 292-39-72.
Источник
Мастопатия — патологическое изменение структуры молочных желез на фоне гормонального нарушения. Заболевание характеризуется развитием мелкозернистых уплотнений, которые первоначально имеют доброкачественный характер. Тем не менее, мастопатия расценивается докторами как предпосылка к формированию онкологических новообразований, так как вероятность малигнизации не исключена.
Термин «мастопатия» — общее название, собравшее в себе несколько патологий, связанных с изменением, в которых наблюдается несоответствие между соединительной и эпителиальной тканями.
По статистике, в группе риска находятся женщины после 40 лет. У молодых пациенток заболевание обусловлено разными факторами и диагностируется в 30-45% случаев от общего количества заболеваний груди. Женщины, перенесшие множество гинекологических патологий, в 70-95% случаев нуждаются в лечении данного заболевания.
Причины проявления и развития мастопатий
Этиология заболевания связана с гормональными сбоями в женском организме. Факторами риска является дисфункция яичников, дефицит прогестерона и избыток эстрогена с крайне высокими значениями. Это приводит к тому, что ткани эпителия разрастаются по причине деления в молочных протоках и альвеолах желез. Помимо этого, эстрогены усиливают активность фибробластов, вызывающих деление стромы. Большое значение имеет гиперпролактинемия и высокий уровень простагландинов. Из-за них железы приобретают повышенную чувствительность к эстрогенам.
Мастопатия не развивается стремительно даже при сильном гормональном сбое. Требуется несколько лет пребывания в таком состоянии, чтобы начать испытывать дискомфорт от первых признаков.
Провоцирует мастопатию целый ряд факторов:
- Раннее менархе, наступившее до 12 лет, вызвавшее ускоренную перестройку гормонального баланса;
- Поздняя менопауза после 55 лет;
- Возраст старше 35 лет;
- Наследственная склонность, в особенности если заболевания грудной железы были у женщин по материнской линии или самой матери;
- Искусственные прерывания беременностей, выкидыши;
- Отсутствие зачатий и родов в течение всей жизни;
- Непродолжительный период грудного вскармливания ребенка или полный отказ от него;
- Частые стрессы, вызвавшие нарушения в эндокринной системе;
- Любые воспаления молочных желез;
- Дефицит йода и заболевания, связанные с ним;
- Гинекологические патологии, обусловленные гормональными сбоями, такие как миома, ановуляция, аменорея, эндометриоз, бесплодие;
- Нарушения работы печени и щитовидной железы;
- Опухоли в гипоталамусе и гипофизе.
Некоторые факторы женщина может нейтрализовать сама без участия врачей. В первую очередь нельзя ежедневно носить тесное неудобное белье, которое может травмировать нежные ткани груди. Выбирать бюстгальтер следует строго по размеру, так чтобы он не давил и не поднимал грудь. При этом слишком свободный бюстгальтер не будет поддерживать грудь, что негативно влияет на ее здоровье. Следует также исключить вредные привычки, в особенности алкоголь и курение.
Еще один фактор, провоцирующий мастопатию — неправильный подбор противозачаточных препаратов. Гормональные средства, даже низкодозированные, следует выбирать только на консультации с врачом-гинекологом. Перед этим женщины направляются на обследование: сдают анализы крови, проходят УЗИ малого таза и осмотр в гинекологическом кресле. Только после этого назначается препарат.
Влияет на состояние груди и лишний вес. В жировых тканях накапливаются гормоны. Это ведет к нарушениям гормонального баланса, который вызывает мастопатию и другие патологии.
Для женского здоровья важна регулярная половая жизнь. Ее отсутствие приводит к застойным явлениям в органах малого таза. В свою очередь они вызывают сбои в работе яичников и гормональные нарушения.
Формы фиброзно-кистозной болезни
Выделяют две главных формы: узловая и диффузная. Существуют и более подробные классификации, но ни одна из них не отражает всего спектра морфологических изменений, которые происходят в тканях груди в течение заболевания. Наиболее подробна следующая классификация:
- Аденоз (диффузная форма) — патологическое увеличение объема железистой ткани в междольковом пространстве;
- Фиброзно-кистозная форма (диффузная) — разрастание соединительной ткани с появлением рубцов;
- Фиброзно-кистозная мастопатия с преобладанием кистозного компонента — мелкие полые новообразования с жидкостью внутри (кисты);
- Смешанная форма фиброзно-кистозной — увеличение соединительной ткани одновременно с развитием кист;
- Узловая форма фиброзно-кистозной — вовлечение тканей железы частично;
- Фиброаденома железы — появление подвижного новообразования округлой формы в области груди.
Симптомы мастопатии
О фиброзно-кистозной мастопатии свидетельствуют болевые ощущения в груди, усиливающиеся перед месячными. После их окончания этот признак не исчезает полностью, но немного отступает. После менструации наблюдаются отеки, уплотнения, выделения из сосков. При пальпации боль усиливается.
При мастопатиях узловой формы наблюдается наличие небольших узелков. Самые крупные из них могут быть видны невооруженным глазом.
Как диагностируют мастопатию
Постановка данного диагноза входит в сферу деятельности гинеколога, но чаще всего дальнейшим лечением мастопатии занимается специалист узкого профиля — маммолог. Диагностика начинается с первичного осмотра и сбора анамнеза. Важно выяснить такие подробности, как характер и частота менструаций, количество родов и абортов, перенесенные гинекологические заболевания и наследственная предрасположенность. Уточняются жалобы, время проявления неприятных ощущений, указывающих на мастопатию.
Далее проводится первичный осмотр. В его ходе проверяется наличие выделений из сосков, цвет и консистенция полученной жидкости. Врач оценивает не только состояние сосков, но и форму, размер груди, цвет и структуру кожи. Проводится поверхностное и полное прощупывание каждой железы и лимфоузлов. Доктор исследует их положение, присутствие уплотнений и их вид. Особое внимание уделяют узловым образованиям.
Объективный анализ состояния груди складывается из информации, полученной не только при осмотре и пальпации. Полную картину заболевания дают сведения ультразвукового, маммографического, пневмокистографического исследования. Кроме них пациентка сдает кровь на анализ гормонов для определения гормонального статуса.
Маммография в диагностике заболеваний груди
Рентгенологическое исследование железы, сокращенно называемое маммографией, проводится на специальном аппарате. На пластине из пластика размещается грудь и прижимается другой пластиной. Чаще всего требуются две проекции, но иногда врач запрашивает больше информации, и тогда проекций выполняется необходимое количество. Процесс диагностики может различаться в зависимости от модели аппарата.
Маммография помогает выявить ранние стадии раковой опухоли, когда она еще не прощупывается руками. Поэтому данная процедура рекомендована всем женщинам старшего возраста от 50 до 74 лет.
В процессе диагностики некоторые женщины отмечают дискомфорт, однако процедура длится всего несколько минут, после чего неприятные ощущения сразу же пропадают. Проводить маммографию можно в любой день менструального цикла без какой-либо специальной подготовки.
УЗИ при подозрении на мастопатию
Для проведения УЗИ молочных желез пациентку укладывают на кушетку. Исследуемая область обрабатывается специальным гелем. Датчик аппарата направляет ультразвуковые волны в глубину тканей груди. Обратный сигнал преобразовывается в двухмерное изображение, отображаемое на мониторе.
УЗИ молочных желез позволяет выявить:
- Фиброзно-кистозную мастопатию;
- Маститы (воспаления железы);
- Новообразования доброкачественного и злокачественного характера.
Исследование также не требует подготовки. Молодым женщинам назначают процедуру в 5-8 день менструального цикла, женщинам в период постменопаузы — в любой день.
Особенности лечения мастопатии
Ход терапии зависит от ряда факторов:
- Возраст пациентки;
- Форма заболевания;
- Сопутствующие эндокринные, экстрагенитальные, гинекологические патологии;
- Нарушения менструального цикла.
Во время лечения внимание уделяется желанию женщины иметь в будущем детей или, напротив, необходимости предохранения от зачатия.
Диффузная форма позволяет с успехом проводить медикаментозную терапию. Препараты назначаются после обследования и консультации с врачом маммологом.
При фиброзно-кистозных мастопатиях традиционная терапия может оказаться неэффективной. В таких случаях обращаются к хирургическому вмешательству. В обязательном порядке проводится операция, если обнаружено перерождение клеток в злокачественную форму онкологического заболевания.
Оптимальной в данном случае разновидностью хирургического лечения будет секторальная резекция железы. Женская грудь и ее объем сохраняется. Иссекается только ткань фиброаденомы и небольшая доля железистой ткани. Дискомфорта во время операции нет — все действия производятся под общим наркозом.
Перед рассечением на грудь наносится маркировка. Все манипуляции выполняются под контролем УЗИ. Это необходимо, чтобы свести к минимуму внешние последствия операции.
Лекарственные средства
Цель лечения препаратами — нормализовать гормональный фон и устранить новообразования. Для этого используются как гормональные, так и негормональные препараты. В числе первых антиэстрогены для снижения количества гормона-эстрогена в женском организме. Чаще всего это фарестон или тамоксифен.
Молодым женщинам до 35 лет с мастопатией показаны оральные контрацептивы. Таблетки защищают от нежелательного зачатия и регулируют частоту менструаций, приводя менструальный цикл в норму. Симптомы фиброзно-кистозной формы могут полностью пропасть уже спустя несколько месяцев после начала приема. В числе оральных контрацептивов наиболее популярны такие препараты: фемоден, силест, марвелон или его аналог мерсилон.
Может быть рекомендован прием препаратов, содержащих андрогены — антагонисты эстрогенов. Они подавляют усиленную активность женских половых гормонов, что и дает терапевтический эффект. В большинстве случаев назначается даназол, снижающий скорость синтеза гонадотропного гормона. Это сглаживает признаки патологии и снижает риск появления крупных кист. Выработку эстрогена подавляют и гестагены. Одновременно они вызывают замедление гонадотропной функции гипофиза. Курсы приема и перерывы между ними определяются врачом. Наиболее востребованные препараты в этой группе: прегнил, прегнин, норколут, оргаметрил, прожестожель.
Важна в лечении роль ингибиторов секреции пролактина. Они назначаются при патологической лактации при повышенном уровне этого гормона. Чаще всего применяют парлодел или бромокриптин.
Применяются и аналоги гормона гонадотропина. Они необходимы женщинам при диагнозе фиброзно-кистозная мастопатия при заведомой неэффективности других средств.
Негормональные препараты
Медикаменты с негормональной основой нужны, чтобы уменьшить симптомы заболевания. Кроме того, данные средства борются с вероятными сопутствующими патологиями. Назначаются витаминные комплексы, которые при одновременном приеме с гормонами и прочими медикаментами усиливают их действие. Витамины также повышают уровень сопротивляемости организма, уменьшают вероятность проявления побочных эффектов от лекарств. Особое внимание уделяется витаминам Е, А и В.
Кроме них, следует принимать:
- Адаптогены — препараты из растительных компонентов, положительно влияющие на работу печени, кишечника и иммунной системы, выводящие токсины, восполняющие дефицит йода;
- Седативные средства, устраняющие признаки тяжелого эмоционального состояния, спровоцированного мастопатией;
- Препараты йода и калия для улучшения общего состояния;
- Ферменты для нормализации деятельности кишечника и правильной жизнедеятельности полезной микрофлоры, устранения запоров, характерных для мастопатии;
- Гомеопатические препараты для устранения дискомфорта и прочих симптомов, снижения уровня пролактина, сужения протоков молочных желез, снятия отечности;
- Гепатопротекторы — средства для борьбы с дефектами работы печени, которые часто сопровождают и усугубляют мастопатию;
- Нестероидные противовоспалительные препараты для снижения интенсивности болевых ощущений;
- Мочегонные средства для избавления от отеков.
Кроме указанных препаратов могут быть назначены следующие: мастиол, жанин, утрожестан, мастопол, дюфастон, золадекс.
Мастопатия и беременность
Мастопатия — не противопоказание к вынашиванию плода и не преграда этому. Если при данном диагнозе женщина обнаружила, что беременна, прерывать процесс не следует. Беременность оказывает положительное влияние на течение мастопатии благодаря ускоренному синтезу прогестерона. В ряде случаев заболевание может полностью исчезнуть. Однако при мастопатии зачать сложно по причине гормонального дисбаланса, который и вызвал патологию. Для успешного планирования беременности при диагнозе мастопатия следует пройти медицинское обследование и при необходимости — лечение.
Грудное вскармливание при мастопатии
Кормить грудью не только можно, но и нужно. Возникновение заболевания в первом триместре может быть спровоцировано гормональной перестройкой. При данном диагнозе отказ от грудного вскармливания или его непродолжительный период, не превышающий три месяца, может негативно отразиться на молочных железах.
Максимальное продолжительное время грудного вскармливания рекомендовано и в случае диагностирования мастопатии до беременности, особенно если на момент зачатия лечение не было завершено.
Вместе с тем грудное вскармливание не избавляет от мастопатии, а только позволяет затормозить ее течение и сгладить основные признаки. По этой причине постоянное врачебное наблюдение и регулярное прохождение маммографии остаются обязательными мерами на протяжении послеродового периода.
Опасность мастопатии
Игнорирование симптомов, связанных с мастопатией, приводит к серьезным осложнениям, крайней стадией которых является злокачественная раковая опухоль и летальный исход. Любая форма мастопатии рассматривается врачами как предраковое состояние, несмотря на изначально доброкачественную природу. При наличии кистозных изменений риск развития онкологии усиливается. Многое зависит и от скорости деления клеток эпителия в молочных железах. Если деление резко выражено, риск малигнизации уваливается на треть. В современной медицине своевременные диагностика и лечение мастопатии расценивается как вторичная профилактическая мера по выявлению рака железы.
Кроме перерождения клеток, существует вероятность сопутствующего воспалительного процесса с инфицированием и нагноением кисты, а также ее прорыва. В таком случае требуется срочное хирургическое лечение.
Профилактика мастопатии
В последние годы это заболевание диагностируется все чаще. В связи с этим и рак груди выявляется у большого количества женщин. Это делает профилактические меры важной частью жизни каждой женщины, независимо от ее возраста.
Самая очевидная мера в данном случае — ведение здорового образа жизни. Это не гарантирует, что лечение никогда не потребуется, но усиливает иммунитет и позволяет отсрочить его развитие, если женщина находится в группе риска. Кроме того, это облегчит ход лечения мастопатии и позволит избежать сопутствующих нарушений.
Важно свести к минимуму стрессовые ситуации и научиться стойко принимать проблемы. Нельзя полностью забыть о неприятностях, но стоит помнить, что именно стрессы часто приводят к гормональным сбоям, вызывающим мастопатию.
Периодически следует проверять свою грудь самостоятельно. Уплотнения и сгустки можно выявить при домашнем осмотре.
Профилактические консультации маммолога
В большинстве случаев женщины посещают этого специалиста, подозревая, что заболевание уже развилось, и им требуется лечение мастопатии. У них наблюдаются следующие симптомы: сильная или слабая боль в молочных железах, ощущения покалывания, выделения из сосков, увеличение объемы груди, отеки.
До обращения к маммологу можно самостоятельно начать измерения температуры на протяжении цикла. На первичном приеме следует представить врачу эти результаты.
Диета при мастопатии
Чтобы быстро вылечить мастопатию, необходим не только правильный прием препаратов, но и определенное питание. При этом диагнозе следует полностью пересмотреть рацион и построить его в соответствии с правилами здорового питания. Есть необходимо разнообразную пищу, богатую клетчаткой, витаминами и микроэлементами. Потребление животных жиров следует уменьшить. Полезна также белковая пища, которая насыщает организм и не задерживает влагу в тканях. Обязательно необходимо снизить количество потребляемой соли, черного чая, кофе, шоколада и всех продуктов с какао. Такое меню позволит заметно снизить болевые ощущения. Ввести в ежедневный рацион следует масла: сливочное, подсолнечное, горчичное. Они улучшают пищеварение и придают энергии.
Желательно отдавать предпочтение низкокалорийной пище, особенно если мастопатия была спровоцирована лишним весом. Массу тела следует скорректировать.
Употребление жидкости нужно увеличить. В первую очередь это касается чистой воды. Ее количество должно составлять минимум два литра в день.
При любых признаках заболевания — обращайтесь сразу к врачу.
Внимание! Данная статья размещена исключительно в ознакомительных целях и ни при каких обстоятельствах не является научным материалом или медицинским советом и не может служить заменой очной консультации с профессиональным врачом. За диагностикой, постановкой диагноза и назначением лечения обращайтесь к квалифицированным врачам!
Количество прочтений:
Дата публикации:
Источник
