Аппендицит и многократная рвота
Автор:
Алексей Шевченко
30 июня 2017 23:58Категория:
Как сохранить здоровье подольше?

Приветствую вас, дорогие читатели блога Алексея Шевченко «Здоровый образ жизни». Сегодня одна из моих знакомых поделилась со мной радостной новостью: ее десятилетнюю дочку выписали из больницы, где она перенесла операцию по удалению аппендикса. К счастью, все обошлось хорошо, и теперь все вспоминают о пережитых волнениях, как о страшном сне. Врач сказал, что девочку доставили в больницу как раз вовремя – еще несколько часов промедления, и разрыв аппендикса был бы неизбежен, а лечить такое жизнеугрожающее состояние пришлось бы долго и трудно.
Причина болезни была, вообще говоря, тривиальна: ребенок по неосторожности во время пикника наглотался рыбьих косточек, и просвет аппендикса оказался заблокированным. Первые опасные симптомы развивающегося заболевания появились достаточно рано, но родители решили, что это обычная диарея, которая летом часто бывает у детей. Подобная беспечность чуть было не обернулась трагедией.
Находясь под впечатлением всех этих новостей, я решил посвятить сегодняшнюю статью теме признаки аппендицита.

Небольшой придаток – большие проблемы
Аппендицит – это воспаление придатка слепой кишки (аппендикса). Этот придаток имеет весьма малые размеры, но может причинить очень большие неприятности, если в нем начинается воспаление. (О причинах аппендицита можно прочитать здесь).
Заболеть аппендицитом можно в любом возрасте. Уровень заболеваемости настолько высок, что почти 10% населения лишаются этого органа в результате хирургической операции.
Статистика показывает, что в богатых странах эта болезнь встречается значительно чаще, чем в бедных. Одни специалисты объясняют этот перекос особенностями диеты (в развитых странах пища содержит мало клетчатки и перегружена жиром и сахаром, а другие тем, что станах третьего мира диагностика и учет заболеваемости далеки от совершенства.
Основные симптомы аппендицита
Признаки острого аппендицита (или, как говорят в народе, «признаки воспаления аппендицита») достаточно характерны, но разобраться в них сложно даже специалистам.

Острое воспаление червеобразного отростка практически всегда сопровождают:
- боль в правой стороне живота;
- тошнота и рвота;
- отсутствие аппетита;
- небольшая температура.
Но все это бывает и при пустяковом отравлении, и при простуде, и еще при сотне-другой разнообразных болезней. Как же отличить одно от другого? Как распознать болезнь? Как проверить, как понять, что у тебя аппендицит? Проще всего обратиться к врачу — он проведет необходимые анализы и точно поставит диагноз. Но так как аппендицит встречается очень часто, то тонкости его симптоматики полезно знать каждому. Итак, остановимся на том, как проявляется аппендицит, немного подробнее.

Боль в животе. Боль может быть разной интенсивности. Иногда она очень острая – тогда диагностировать легче; но бывает и так, что боль тупая, и настолько плохо локализована, что человек даже не может точно указать на то место, где у него болит (это характерно для людей пожилого возраста).
В большинстве случаев аппендицита боль довольно быстро смещается в правую сторону живота. Она может то усиливаться, то ослабевать, но полностью она не стихает.
Боль заметно усиливается при ходьбе, чихании, кашле. Иногда она может иррадиировать в правую ногу.
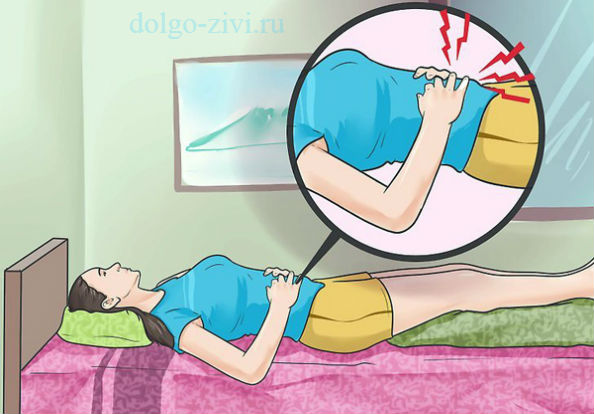
Весьма информативным тестом на аппендицит является симптом Щёткина-Блюмберга. Чтобы проверить его наличие, нужно осторожно, но интенсивно надавить рукой на правую нижнюю часть живота, а затем резко отпустить руку. Если при этом пациент ощущает взрыв боли, значит, вероятность аппендицита очень высока, и нужно срочно ехать в больницу.
Если боль резко усиливается при попытке поднять выпрямленную правую ногу из положения лежа на спине, то почти наверняка можно сказать, что у человека аппендицит.
Часто боль немного стихает, если лечь на левый бок и свернуться в позу эмбриона.
Рвота и тошнота. Первый эпизод рвоты при аппендиците часто начинается даже раньше, чем возникает боль. Рвота может быть однократной или многократной. Также она может сопровождаться расстройством желудка. При дефекации могут возникать тупые или резкие боли в прямой кишке, в спине и в нижней части живота. Мочеиспускание тоже может причинять боль.
Иногда вместо диареи у пациентов развивается сильный запор.

Твердый живот. Этот симптом довольно типичен для воспаления червеобразного отростка. Если, ощупывая свой живот, пациент замечает, что он стал значительно тверже, чем обычно, и это сопровождается болью, тошнотой, или вздутием, то это очень веская причина для того, чтобы как можно быстрее обратиться за врачебной помощью.
Повышенная температура. При обычном аппендиците температура повышается не сильно. Чаще всегда она находится в диапазоне от 37 до 38 градусов. При этом состояние сопровождается ознобом, дрожью и липким потом по всему телу. Но если температура поднимается выше, это уже является грозным сигналом и требует незамедлительной помощи врача.
Особенности аппендицита у детей
В детстве риск заболеть аппендицитом намного выше, чем в зрелом или старческом возрасте. Наибольшая опасность подстерегает детей 10-12 лет. В этом возрасте интенсивно развиваются лимфатические фолликулы, и червеобразный отросток становится особенно уязвим перед воспалением.
К тому же, дети значительно чаще, чем взрослые, глотают мелкие предметы и сильнее подвержены заражению глистами, что тоже создает благоприятную среду для развития аппендицита. Например, в первой половине прошлого века более 40% случаев аппендицита у детей было связано с тем, что аскариды блокировали просвет отростка.
Сегодня аппендицит является одной из основных причин проведения хирургических операций брюшной полости у детей. При этом мальчики почему-то болеют чаще, чем девочки.
Набор симптомов аппендицита у детей практически такой же, как и у взрослых, но заболевание развивается намного быстрее. Поэтому почти 30% случаев детского аппендицита протекают с разрывом аппендикса.
Огромную сложность для родителей и врачей представляет тот факт, что дети младшего возраста либо вовсе не владеют речью, либо не могут толком объяснить, где у них болит. Поэтому особое внимание нужно уделять следующим симптомам:
- учащенное сердцебиение;
- учащенное мочеиспускание; при этом ребенок испытывает усиление боли;
- повышенная температура;
- отсутствие аппетита;
- рвота;
- усиление боли при движениях – ребенок вялый, старается как можно меньше шевелиться.
Если родителям показалось, что у ребенка аппендицит, нужно обращаться к врачу, не мешкая ни минуты. Если это действительно так, ухудшение состояния может происходить стремительно, и буквально через несколько часов воспаление может стать обширным.
Особенности симптомов при беременности
Аппендицит у беременных – это тоже не редкость. Примерно одной из тысячи будущих мам приходится сталкиваться с этой неприятностью. Чаще всего эта болезнь развивается во время первых двух триместров.
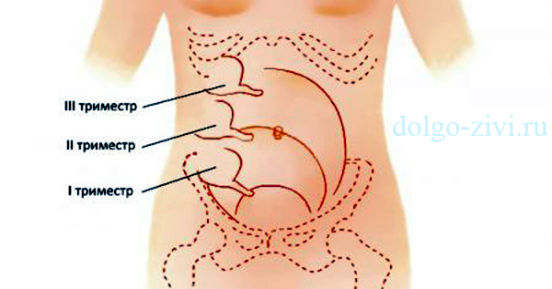
Если женщина внимательно следит за своим состоянием, то ей будет нетрудно заметить, что-то неладное. Так, тошнота, рвота, «заморочки» с аппетитом – это неизбежные спутники беременности. Но когда организм здоров, они идут, если так можно выразиться, по определенному графику.
Если же начинается аппендицит, то рвота происходит не в обычное время, тошнота становится намного сильнее, аппетит пропадает вовсе, и ко всему этому присоединяется сильная боль в области пупка, которая постепенно смещается в правую сторону. Если лечь на правый бок, то боль значительно усиливается. Волны боли сопровождаются рвотой.
Самыми яркими симптомами будут повышение температуры, необычная потливость, резкая бледность.
Почему диагностировать аппендицит бывает трудно даже врачам?
Несмотря на достаточно большое количество характерных симптомов, диагностика аппендицита часто вызывает трудности даже у опытных врачей. Дело в том, что первые признаки болезни разнообразны, а строение тела у каждого человека абсолютно индивидуально, и однозначного ответа на, казалось бы, простой вопрос «с какой стороны у человека находит аппендикс?» попросту не существует. В большинстве случаев аппендикс располагается в нижней правой стороне живота, но довольно часто он находится выше, а иногда может оказываться в районе печени. Также известны случаи, когда аппендикс располагается с левой стороны.
Как и все другие органы пищеварительной системы, аппендикс крепится к стенке живота при помощи специального органа – брыжейки. У некоторых людей особенности брыжейки таковы, что позволяют аппендиксу смещаться.
Кроме того, размеры самого аппендикса у разных людей могут отличаться очень сильно: его толщина варьируется от 0,5 до 1 см, а длина от 0,5 до 23 см.
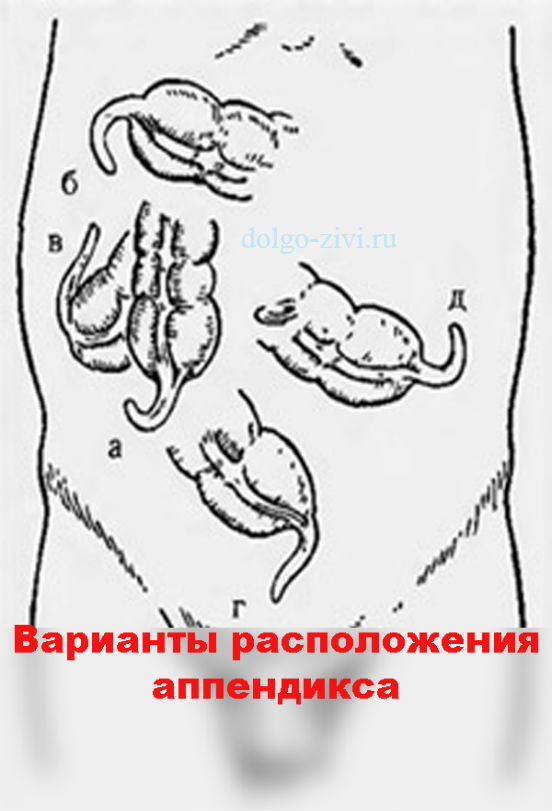
Дополнительные сложности создает тот факт, что аппендикс может находиться вблизи совершенно разных органов: за толстой кишкой, среди органов малого таза (это характерно для женщин), у желчного пузыря. Поэтому воспаление червеобразного отростка (аппендицит) может выглядеть как воспаление совсем других органов.
Картина становится еще более запутанной, если учесть тот факт, что многие другие болезни могут имитировать ярко выраженный приступ аппендицита, хотя сам аппендикс при этом абсолютно здоров. Это связано с все с той же теснотой в брюшной полости. Органы располагаются буквально вплотную друг к другу, и симптомы путаются.
Чаще других приступ аппендицита имитируют следующие заболевания.
- Дивертикулит Меккеля. Небольшое выпячивание подвздошной кишки (так называемый Меккелев дивертикул) является врожденной аномалией, которая встречается примерно у 2% новорожденных (мальчики страдают ею в два раза чаще, чем девочки).
- Воспаление органов малого таза (прямая кишка, мочевой пузырь, ряд половых желез). Довольно часто такие гинекологические заболевания, как воспаление яичника и воспаление маточной трубы дают картину, характерную для аппендицита.
- Воспалительные заболевания органов правой верхней части живота. Боль часто иррадиирует вниз, и даже опытному специалисту может показаться, что у человека аппендицит. Чаще других такими «обманщиками» становятся прободная язва двенадцатиперстной кишки, холецистит, абсцесс печени.
- Заболевания правой почки. Этот орган является близким соседом аппендикса, поэтому проявления нефрита очень легко спутать с аппендицитом.
- Внематочная беременность.
Если аппендикс удален, то аппендицит уже не угрожает?
Звучит парадоксально, но удаление червеобразного отростка не гарантирует полное отсутствие проблем в будущем. Они встречаются редко, но все же встречаются.
Очевидно, что удалить аппендикс без малейшего остатка абсолютно невозможно. После ампутации придатка остается так называемая культя аппендикса. При неблагоприятном стечении обстоятельств она может в дальнейшем воспаляться, а также стать причиной других осложнений. Поэтому для тех, кто уже однажды пережил операции, повторный принцип «аппендицита» вовсе не исключается.
Воспаление культи аппендикса значительно чаще встречается у тех пациентов, чья операция проходила тяжело – аппендицит был в запущенной форме; воспаление успело распространиться на соседние ткани; был разрыв аппендикса.
Симптомы воспаления культи полностью аналогичны симптомам аппендицита, поэтому даже после ампутации не следует их тут же выбрасывать из головы.
А теперь я предлагаю посмотреть небольшой ролик, в котором врач в сжатой форме перечисляет самые основные симптомы аппендицита, которые должен знать каждый.
Надеюсь, дорогие читатели, вы нашли для себя полезную информацию в этой статье. Если да, поделитесь ссылками на статью со своими друзьями в социальных сетях. А еще, мне было бы очень интересно узнать ваше мнение, которое можно высказать в комментариях.
Этот блог читают и используют из него советы и рекомендации 6939 приверженцев здорового образа жизни, поэтому у них и со здоровьем в порядке, и настроение хорошее, и работа у них спорится. Читай и ты.
Я даю согласие на рассылку и принимаю политику конфиденциальности.
Вам так же может быть интересно
Источник
Клиническая картина острого аппендицита у детей очень разнообразна. Имеет смысл внешние проявления аппендицита у детей рассматривать в нескольких возрастных группах.
Дети старшего возраста.
Типичная картина острого аппендицита у старших детей в большей степени отчётлива, а после 10 лет сходна с таковой у взрослых.
1) Боль — заболевание начинается с нелокализованных болей. Боли возникают постепенно и носят постоянный характер. Вначале по всему животу или в эпигастрии, с течением времени мигрируют в правую подвздошную область. Важно помнить: для аппендицита характерна непрерывность боли (даже во сне).
2) Рвота — довольно постоянный симптом аппендицита у детей. В основном рвота отмечается в первый день заболевания. Обычно однократная или нечастая (2-3раза).
3) Повышение температуры — в основном умеренное (не выше 37,5-38).
4) Суховатый язык с белёсым налётом.
5) Задержка стула — у большинства больных.
6) В определённых случаях пальцевое ректальное исследование выявляет локальную болезненность и подтверждает диагноз.
7) В общем анализе крови — повышение уровня лейкоцитов, сдвиг лейкоцитарной формулы влево, ускорение СОЭ.
Особенности при разных расположениях аппендикса:
1) Если отросток располагается в малом тазу, боли локализуются над лоном, и несколько справа, могут быть схваткообразные. Возможно появление жидкого стула. То есть, возможна картина кишечной инфекции. Также возможно частое и болезненное мочеиспускание небольшими порциями, как при цистите.
2) При ретроцекальном расположении картина аппендицита смазанная. Боли выражены незначительно, особенно на ранних этапах.
3) При внутреннем расположении, когда верхушка отростка находится вблизи корня брыжейки, возникает рефлекторная упорная рвота, сильные схваткообразные боли, жидкий стул, вздутие живота.
4) При ретроперитонеальном расположении (вариант ретроцекального) больные часто жалуются на умеренные постоянные боли в правой поясничной области, нередко спускающиеся в паховую область — похоже на симптомы мочекаменной болезни. Иногда боли отдают в область печени, симулируя клинику холецистита.
Дети раннего возраста (до 3-х лет).
Клинические проявления острого аппендицита в раннем возрасте не имеют сколько-нибудь характерных критериев, присущих только данному заболеванию.
С самого начала преобладают проявления ухудшения общего состояния ребёнка: вялость, капризность, нарушение сна, снижение аппетита.
1) Боль — маленький ребёнок чаще всего указывает на боли в области пупка.
2) Нарушение сна возникает вследствие непрерывного характера боли.
3) Повышение температуры практически в 100 % случаев.
4) Рвота — характерна многократная рвота (3-5 раз).
5) Жидкий стул чаще возникает уже при осложнённых формах аппендицита.
6) При дотрагивании до живота ребёнка отмечается двигательное беспокойство и плач.
7) Всем детям до трёх лет с подозрением на острый аппендицит показано пальцевое ректальное исследование для уточнения диагноза.
8) В общем анализе крови также лейкоцитоз, сдвиг формулы до юных форм, ускорение СОЭ.
Грудной возраст.
Аппендицит в этом возрасте встречается крайне редко. Характерно острое начало заболевания. Ребёнок становится беспокоен, часто плачет, отказывается от пищи, сучит ножками. Для начала заболевания характерна рвота, чаще многократная. Подъём температуры до 38-39 градусов. Характерен жидкий стул, но возможен и запор.
Диагноз острого аппендицита в грудном возрасте становится чаще всего поздно, когда отмечается вздутие и напряжение живота, нарастают признаки интоксикации, то есть развиваются признаки перитонита.
Новорожденные дети.
Исключительно редко диагноз аппендицита у новорождённых ставится до операции.
Отмечается покраснение и отёчность передней брюшной стенки, резкое беспокойство ребёнка, быстро нарастающая интоксикация, западение родничка. Для уточнения диагноза выполняют рентгенологическое исследование. На рентгенографии брюшной полости могут быть признаки кишечной непроходимости, а в случаях перфорации аппендикса — свободный газ.
Источник
Острый аппендицит – это острое воспаление червеобразного отростка (аппендикса) слепой кишки, которое относится к наиболее распространенным хирургическим патологиям брюшной полости, на его долю приходится около 90%. Острый аппендицит может возникать у пациентов всех возрастных групп. Чаще всего заболевание диагностируется в 20–40 лет, при этом женщины ему подвержены в большей степени.
Аппендикс является придатком слепой кишки и представляет собой трубчатое слепозаканчивающееся образование. Располагается в правой подвздошной области (иногда – позади слепой кишки, может достигать печени), его длина обычно составляет 5–15 см. У червеобразного отростка имеется собственная брыжейка, которая удерживает его и обеспечивает относительную подвижность.
 Острое воспаление аппендикса
Острое воспаление аппендикса
Причины и факторы риска
Точные причины острого аппендицита окончательно не установлены. Основным путем инфицирования является энтерогенный (попадание инфекционного агента происходит через просвет червеобразного отростка).
К факторам, предположительно способным вызвать развитие острого воспаления червеобразного отростка, относят:
- инфекционные заболевания (амебиаз, иерсиниоз, брюшной тиф, кишечный туберкулез и др.);
- активацию микрофлоры кишечника на фоне врожденных аномалий развития или закупорки его просвета (инородными телами, каловыми камнями, паразитами, новообразованиями и т. д.);
- наличие в червеобразном отростке клеток диффузной эндокринной системы, вырабатывающих медиаторы воспаления;
- заболевания, компонентом которых является воспаление стенок кровеносных сосудов;
- нерациональное питание;
- нарушение иннервации кишечника;
- иммунологические нарушения, в том числе аллергии;
- дисбактериоз кишечника;
- вредные привычки;
- травмы живота.
Риск развития острого аппендицита повышается у беременных женщин, что обусловлено увеличением матки, которое приводит к смещению аппендикса и слепой кишки. Помимо этого, развитию патологического процесса при беременности способствует изменение кровоснабжения тазовых органов, запоры, перестройка эндокринной и иммунной систем.
Формы заболевания
Согласно клинико-морфологической классификации по В. И. Колесову, выделяют следующие формы острого аппендицита:
- простой (катаральный, поверхностный);
- деструктивный (флегмонозный, перфоративный, гангренозный);
- осложненный (с аппендикулярным инфильтратом, с аппендикулярным абсцессом, с разлитым перитонитом, с другими осложнениями).
 Стадии острого аппендицита
Стадии острого аппендицита
Симптомы острого аппендицита
Начало заболевания внезапное. В некоторых случаях перед появлением первых клинических проявлений происходит ухудшение общего самочувствия, снижается аппетит, появляются слабость, быстрая утомляемость.
Риск развития острого аппендицита повышается у беременных женщин, что обусловлено увеличением матки, которое приводит к смещению аппендикса и слепой кишки.
Наиболее характерным ранним симптомом острого аппендицита является боль в животе, которая вначале локализуется возле пупка или в эпигастральной области, а затем перемещается в правую подвздошную область. Однако аппендицит может протекать и атипично: в ряде случаев абдоминальная боль проявляться в других местах (при расположении аппендикса позади слепой кишки болевые ощущения возникают в области поясницы, в случае подпеченочного положения аппендикса – в правом подреберье, при тазовом положении – в надлобковой области.), или вообще не имеет определенной локализации. Интенсивность болезненных ощущений быстро нарастает, характер их может быть разным (острый, колющий, тупой), боль может быть постоянной или перемежающейся. Чаще всего она иррадиирует в поясницу, область паха, однако зона иррадиации может варьировать в зависимости от локализации аппендикса. Болевые ощущения усиливаются при кашле, чихании, резких движениях. При разрыве стенок червеобразного отростка боль стихает, но спустя несколько часов резко усиливается и не купируется, это грозный признак, указывающий на возможное развитие перитонита.
 Возможные места локализации боли при остром аппендиците
Возможные места локализации боли при остром аппендиците
Помимо боли в животе, острому аппендициту свойственны диспепсические расстройства: тошнота, рвота с примесью желчи, не приносящая облегчения (обычно однократная), метеоризм, нарушения дефекации.
По мере развития патологического процесса боль становится постоянной, присоединяются и нарастают признаки общей интоксикации. Появляется тахикардия, нарушения мочеиспускания, повышается температура тела (в тяжелых случаях температура тела больных может резко понижаться до критических значений). Темный цвет каловых масс может свидетельствовать о желудочном или кишечном кровотечении.
У некоторых пациентов, особенно у беременных женщин, лиц преклонного возраста, лиц с атипичной локализацией червеобразного отростка часто наблюдается атипичное течение острого аппендицита, а также стертые формы заболевания.
Особенности протекания острого аппендицита у детей
Острый аппендицит у детей до двухлетнего возраста развивается сравнительно редко ввиду анатомических особенностей червеобразного отростка в этом возрасте, а также особенностей питания. У детей нередко происходит инфицирование аппендикса гематогенным и лимфогенным путем, так как во многих случаях прослеживается связь между развитием воспалительного процесса в червеобразном отростке и острыми респираторными вирусными инфекциями, синуситами, отитом, корью и другими инфекционными заболеваниями.
Клинические проявления острого аппендицита у детей варьируют в зависимости от возраста ребенка, локализации червеобразного отростка и ряда других факторов, но в целом детям свойственно бурное развитие воспалительного процесса. У детей младшего возраста обычно преобладают неспецифические симптомы, которые могут наблюдаться при многих других заболеваниях, – повышение температуры тела до фебрильных цифр, отказ от еды, вялость, беспокойство, плач. Часто наблюдается задержка дефекации, рвота. Многократная рвота может приводить к дегидратации. При тазовом положении аппендикса у детей учащается мочеиспускание. Маленькие дети подтягивают ноги к животу и сопротивляются осмотру.
 У детей острый аппендицит может сопровождаться температурой и многократной рвотой
У детей острый аппендицит может сопровождаться температурой и многократной рвотой
Необходима дифференциальная диагностика острого аппендицита с детскими инфекциями, копростазом, патологиями желудочно-кишечного тракта и мочевыводящей системы. Тщательный осмотр кожных покровов и зева у детей с подозрением на острый аппендицит позволяет исключить геморрагический васкулит, ревматизм, грипп, корь, скарлатину.
Читайте также:
5 медицинских теорий, которые принесли беды человечеству
Арт-терапия: музыка, которая лечит
10 мифов о закаливании организма методом моржевания
Диагностика острого аппендицита
При сборе анамнеза важность имеет информация о перенесенных или имеющихся заболеваниях, которые могут имитировать симптоматику острого аппендицита.
Острый аппендицит может возникать у пациентов всех возрастных групп. Чаще всего заболевание диагностируется в 20–40 лет, при этом женщины ему подвержены в большей степени.
Диагноз обычно устанавливается в ходе физикального обследования. При остром аппендиците отмечается ряд абдоминальных симптомов:
- симптом Иванова – расстояние между правой верхней передней остью и пупком меньше, чем между левой верхней передней остью и пупком (причина – сокращение мышц справа);
- симптом Ситковского – в положении пациента на левом боку болевые ощущения в правой подвздошной области усиливаются;
- симптом Раздольского – болезненность при перкуссии в правой подвздошной области;
- симптом Виднера – показатели температуры в правой подмышечной впадине выше, чем полученные в левой подмышечной впадине;
- симптом Долинова – при втягивании живота боль в правой подвздошной области усиливается; и др.
УЗИ дает возможность обнаружить наличие свободной жидкости, отсутствие перистальтики, закупорку просвета червеобразного отростка, его расширение, а также признаки перитонита. Детям младшего возраста может дополнительно потребоваться электромиография передней брюшной стенки.
 Проведение УЗИ – один из этапов диагностики острого аппендицита
Проведение УЗИ – один из этапов диагностики острого аппендицита
В случае недостаточной информативности прибегают к рентгенографии брюшной полости, магниторезонансной томографии.
В общем анализе крови больных острым аппендицитом выявляются неспецифические воспалительные изменения.
В диагностически сложных случаях прибегают к проведению диагностической лапароскопии, которая при подтверждении острого воспаления в червеобразном отростке переводится в лечебную (т. е. при установлении диагноза производят аппендэктомию в ходе этой же процедуры). Определение этиологического фактора, вызвавшего заболевание, возможно при проведении гистологической диагностики удаленного аппендикса.
Дифференциальная диагностика острого аппендицита проводится с такими заболеваниями, как гастрит, язвенная болезнь желудка и двенадцатиперстной кишки, панкреатит, острый холецистит, желчнокаменная болезнь, острый цистит, почечная колика, острый орхоэпидидимит, новообразования, внематочная беременность и прочими, способными привести к развитию острого живота. Для дифференциальной диагностики может понадобиться проведение вагинального и/или ректального исследования. Исключить новообразования слепой кишки можно посредством колоноскопии. У беременных женщин острый аппендицит нужно дифференцировать с самопроизвольным прерыванием беременности, а также с преждевременными родами.
Лечение острого аппендицита
При появлении симптомов острого аппендицита на этапе догоспитальной помощи больному показан постельный режим, прикладывание на живот пакета со льдом, отказ от приема пищи. Категорически противопоказано прикладывание к животу грелки, так как это может повлечь за собой развитие осложнений острого аппендицита. Обращаться за медицинской помощью следует даже в том случае, если острая боль самопроизвольно утихла. До постановки диагноза больному не следует принимать обезболивающие препараты, спазмолитики или любые другие лекарственные средства, так как это может усложнять диагностику заболевания.
После постановки диагноза острого аппендицита проводится срочное оперативное вмешательство – аппендэктомия (удаление червеобразного отростка). Хирургическое лечение острого аппендицита может проводиться открытым (лапаротомия) или закрытым (лапароскопия) методом. При неосложненном течении заболевания обычно применяется метод лапароскопической аппендэктомии. Через небольшое отверстие в брюшной стенке вводится лапароскоп, для обеспечения оперативного пространства брюшная полость заполняется углекислым газом (пневмоперитонеум), после чего производится удаление аппендикса под визуальным контролем (лапароскоп оснащен источником холодного света и микрокамерой, транслирующей масштабированное изображение операционного поля на монитор в операционной). Данный метод позволяет избежать излишней травматизации и кровопотери, к преимуществам лапароскопической аппендэктомии также относятся сокращение послеоперационного периода и хороший косметический эффект.
 При остром аппендиците показана операция – аппендэктомия
При остром аппендиците показана операция – аппендэктомия
В случае развития осложнений общего аппендицита, в частности, разлитого перитонита, проводится лапаротомия с тщательной ревизией органов брюшной полости. При этом обычно используется доступ к аппендиксу по Волковичу – Дьяконову (разрез в правой подвздошной ямке проводится параллельно паховой связке).
Послеоперационные осложнения развиваются у 5–10% пациентов с острым аппендицитом, летальность составляет 0,1–0,3%.
При катаральном остром аппендиците антибиотикотерапия не требуется. Антибактериальные препараты назначаются, как правило, при наличии в малом тазу воспалительного выпота, а также при флегмонозной форме заболевания. При осложнении течения острого аппендицита разлитым перитонитом антибиотики применяются на этапе предоперационной подготовки и в послеоперационном периоде.
Возможные осложнения острого аппендицита и последствия
Возможными осложнениями острого аппендицита могут стать местный или разлитой перитонит, аппендикулярный инфильтрат, абсцессы брюшной полости, флегмона забрюшинного пространства, тромбофлебит вен малого таза, сепсис, кишечная непроходимость. Все эти состояния несут потенциальную угрозу жизни.
Прогноз
При своевременном обращении больного за медицинской помощью, своевременном и адекватном лечении прогноз благоприятный. Он ухудшается в случае развития осложнений. Послеоперационные осложнения развиваются у 5–10% пациентов с острым аппендицитом, летальность составляет 0,1–0,3%.
Профилактика
Специфическая профилактика острого аппендицита отсутствует.
В целях предотвращения возникновения заболевания рекомендуется:
- рациональное сбалансированное питание;
- отказ от вредных привычек;
- укрепление защитных сил организма.
Видео с YouTube по теме статьи:
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
Источник
