Рвота при холестазе беременных

Холестаз беременных — это вариант гестационного дерматоза, вызванный идиопатическим внутрипеченочным застоем желчи. Проявляется зудом кожи, желтушностью кожных покровов, диспепсическими симптомами, осветлением кала, потемнением мочи. Диагностируется на основании данных об уровне желчных кислот, билирубина, печеночных ферментов, факторов гемостаза с подкреплением результатами УЗИ печени. Для лечения применяются урсодезоксихолевая кислота, гепатопротекторы, холеретики, антигистаминные препараты, витаминно-минеральные комплексы, энтеросорбенты, детоксикационная терапия.
Общие сведения
Распространенность холестаза беременных (возвратной холестатической печеночной желтухи, гестационного кожного зуда) колеблется от 0,1% до 2%. Наиболее часто заболевание выявляют в Боливии, Чили, Скандинавии, Китае, северных территориях России. Патология зачастую носит семейный характер. Вероятность развития гестационного холестаза повышается у женщин, принимавших до беременности эстроген-гестагенные оральные контрацептивы, антибиотики. В группу риска также входят пациентки с непереносимостью макролидов, эритромицинов, желудочно-кишечной патологией, эндокринными болезнями. Риск рецидива акушерской желтухи при повторной беременности достигает 60-80%.
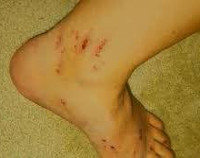
Холестаз беременных
Причины
Этиология гестационного зуда на сегодняшний день окончательно не установлена. Поскольку заболевание ассоциировано с беременностью и нередко проявляется у нескольких женщин одной семьи, вероятнее всего, в его развитии ведущую роль играют гормональные сдвиги у предрасположенных пациенток. Специалисты в сфере акушерства считают основными предпосылками возникновения холестаза в период гестации:
- Увеличение концентрации эстрогенов. К концу беременности уровень эстрогенных гормонов возрастает более чем в 1000 раз. Связываясь с рецепторами гепатоцитов, эстрогены усиливают синтез холестерина, за счет чего изменяется состав желчи. Под их влиянием у беременных также возникает дисбаланс желчных кислот: снижается концентрация дезоксихолевой, хенодезоксихолевой кислот и возрастает содержание холевой. Из-за снижения активности транспортных белков печени уровень желчных кислот в желчи уменьшается, соответственно, их поступление в кровь увеличивается. Изменения сильнее выражены при высокой гиперэстрогении, характерной для многоплодной беременности.
- Повышенная чувствительность к эстрогенам. Изменение коллоидного равновесия желчи происходит у всех беременных, однако лишь у некоторых из них развивается клинически выраженный холестаз с зудом кожи. Вероятнее всего, это обусловлено генетическими аномалиями, которые изменяют чувствительность клеток печени, билиарных канальцев к эстрогенным гормонам или влияют на активность ферментных систем, обеспечивающих синтез и транспортировку желчных кислот. Подтверждением наследственной природы гестационного холестаза является достоверно более частое выявление у беременных с акушерской желтухой и их родственников тканевых антигенов HLA-А31, HLA-w16, HLA-B8.
Дополнительным фактором, способствующим нарушению оттока желчи и повышению количества желчных кислот в плазме крови, становится воздействие прогестерона. Прогестины оказывают расслабляющий эффект на гладкие мышечные волокна, что приводит к ухудшению моторики желчного пузыря, желчевыводящих путей, усиливающей внутрипеченочный застой желчи. Кроме того, за счет замедления перистальтики кишечника нарушается обратное всасывание желчных кислот, их дисбаланс усугубляется.
Патогенез
Механизм возникновения холестаза беременных обусловлен раздражающим воздействием на кожные рецепторы желчных кислот, концентрация которых в крови при внутрипеченочном застое желчи увеличивается. Ведущим патофизиологическим звеном гепатоцеллюлярного холестаза становится снижение текучести базолатеральной и, несколько реже, каналикулярной мембраны. Проницаемость клеточной оболочки нарушается за счет недостаточности гепатобилиарного транспорта при врожденной несостоятельности белков-транспортеров и повышения концентрации холестерина из-за действия эстрогенов.
Указанные факторы снижают активность S-аденозилметилсинтетазы и тормозят синтез S-адеметионина. В результате течение биохимических процессов в гепатоцитах еще более дестабилизируется, гепатоцеллюлярные мембраны теряют фосфолипиды, уменьшается активность Na-К-АТФазы, остальных транспортных протеинов, снижаются запасы главных детоксикационных субстанций (глутатиона, таурина, других тиолов и сульфатов), что вызывает цитолиз клеток с дополнительным поступлением в кровь токсичных компонентов. Холемия и повышение уровня билирубина в крови, воздействие метаболитов на гепатоциты и билиарные канальцы, дефицит желчи в просвете кишечника формируют типичную клиническую картину заболевания и его осложнений.
Классификация
Специалисты в области гастроэнтерологии и гепатологии при систематизации форм внутрипеченочного гестационного холестаза учитывают характер изменения биохимических показателей и степень тяжести заболевания. Более благоприятным в прогностическом плане является парциальный билирубиновый вариант расстройства с нарушением синтеза и секреции преимущественно билирубина при сохранности метаболизма остальных составляющих желчи. При парциальной холеацидной форме холестаза беременных, представляющей наибольшую опасность для женщины и ребенка, нарушена акцепция или секреция желчных кислот при нормальном транспорте других компонентов. Для выбора тактики сопровождения гестации важно учитывать тяжесть заболевания:
- Легкая степень. Кожный зуд выражен нерезко. Активность трансаминаз повышена в 2-3 раза, увеличено содержание щелочной фосфатазы и гамма-глутамилтранспептидазы. Другие клинические и лабораторные признаки расстройства отсутствуют. Риск акушерских осложнений минимален, гестацию можно пролонгировать.
- Средняя степень. Выраженный зуд кожи. Активность АЛТ, АСТ увеличена в 3-6 раз, повышены концентрации холестерина, ЩФ, ГГТП, нарушены показатели гемостаза. По УЗИ может определяться билиарный сладж. Наиболее частая форма заболевания с возможной фетоплацентарной недостаточностью и задержкой развития плода.
- Тяжелая степень. Кроме зуда кожи и значительного повышения активности ферментов отмечаются лабораторные признаки нарастающей коагулопатии, клиника гастроэнтерологических нарушений. Из-за высокой вероятности осложненного течения и даже гибели плода беременность рекомендуется прервать досрочно.
Симптомы холестаза беременных
Обычно заболевание возникает на 36-40-й неделях беременности, реже — в конце 2-го триместра. Сначала расстройство проявляется кожной симптоматикой. Беременная испытывает зуд различной интенсивности, от незначительного до мучительного. Зуд первично локализуется в области ладоней, подошв, затем распространяется на спину, живот, другие участки тела, становясь генерализованным. На коже могут выявляться участки экскориаций (расчесов), осложненные вторичным гнойным процессом.
Непостоянный симптом холестаза — желтуха, которая появляется через 1-2 недели после возникновения зудящих ощущений, сопровождается потемнением мочи и осветлением кала. При тяжелом течении отмечаются жалобы на тошноту, отрыжку, изжогу, ухудшение аппетита, тяжесть в эпигастрии, тупые боли в правом подреберье, редко — рвоту. Беременная становится вялой, апатичной, заторможенной. Заболевание самостоятельно проходит спустя 7-15 дней после родов.
Осложнения
Холестаз беременных обычно не служит противопоказанием для продолжения гестации, однако при среднетяжелом и тяжелом течении оказывает на нее неблагоприятное влияние. При длительной холемии резко нарушается энергетический обмен, нарастает гипоксия, возникает цитотоксический эффект, которые приводят к фетоплацентарной недостаточности, задержке развития плода, увеличению перинатальной смертности до 4,7%. При рецидивирующем холестазе антенатальная гибель плода отмечается в 4 раза чаще, чем при нормальной беременности. До 35% родов завершаются рождением недоношенного ребенка с признаками гипоксии.
При холестатической печеночной желтухе беременных в 12-44% случаев наблюдаются преждевременные роды, чаще диагностируется респираторный дистресс-синдром, определяется меконий в околоплодных водах. Из-за недостаточного всасывания витамина К развиваются расстройства гемостаза. В результате возрастает риск акушерских коагулопатических кровотечений, ДВС-синдрома.
Повышена вероятность послеродового эндометрита. Гестационный зуд имеет тенденцию рецидивировать во время следующих беременностей, на фоне приема комбинированных оральных контрацептивов. В отдаленном периоде такие пациентки чаще страдают желчнокаменной болезнью, холециститом, неалкогольными формами гепатитов, циррозом печени, хроническим панкреатитом.
Диагностика
Поскольку зуд и пожелтение кожи выявляются не только при холестазе беременных, но и при ряде кожных, инфекционных, соматических заболеваний, задачей диагностического поиска является исключение признаков, характерных для других расстройств, которые могли возникнуть или обостриться при гестации. Рекомендуемый план обследования пациенток с подозрением на холестаз беременных включает следующие лабораторные и инструментальные методы:
- Определение уровня желчных кислот. Исследование считается скрининговым и позволяет обнаружить холестаз на доклиническом этапе у предрасположенных беременных. На фоне общего увеличения концентрации сывороточных желчных кислот повышено содержание холевой кислоты и снижен уровень хенодезоксихолевой.
- Печеночные пробы. Маркерами внутрипеченочного холестаза являются умеренное увеличение содержания прямого билирубина, α- и β-глобулинов, триглицеридов, β-липопротеидов. Отчетливо повышен холестерин. Уровень альбумина несколько снижен. Отмечается повышение активности ЩФ, ГГГТ, АлТ, АсТ, 5’-нуклеотидазы.
- Гемостазиограмма. Для среднетяжелого и тяжелого течения заболевания характерны изменения в системе гемостаза с нарастанием АЧТВ и протромбинового времени.
- УЗИ печени и желчевыводящих путей. Печень беременной имеет нормальные размеры, однородную эхоструктуру. Возможно изменение акустической плотности печеночной ткани, появление билиарного сладжа. Желчный пузырь зачастую увеличен, внутрипеченочные желчные ходы расширены, эхогенность их стенок повышена.
Дифференциальная диагностика.
Гестационный холестаз дифференцируют с другими дерматозами беременных, острым жировым гепатозом при гестации, HELLP-синдромом, поздним гестозом, вирусными гепатитами, желчнокаменной болезнью, лекарственной холестатической желтухой, раком печени, наследственной печеночной патологией (гемохроматозом, болезнью Коновалова-Вильсона, синдромом Байлера) и другими заболеваниями. Исключают инфекционный мононуклеоз, цитомегаловирусную инфекцию. По показаниям пациентку консультируют дерматолог, инфекционист, гастроэнтеролог, гепатолог, токсиколог, онколог.
Лечение холестаза беременных
Медикаментозная терапия
При сопровождении женщин с гестационной желтухой предпочтительна выжидательная тактика с тщательным мониторингом лабораторных показателей и состояния плода. Основной терапевтической задачей является устранение симптомов застоя желчи, негативно воздействующих на организм ребенка. Схема медикаментозного лечения зависит от тяжести гестационного холестаза и обычно предполагает назначение таких средств, как:
- Урсодезоксихолевая кислота. Препарат влияет на ключевые звенья патогенеза и является основным в лечении расстройства. Благодаря высокой гидрофильности эффективно защищает желчные ходы от действия гидрофобных желчных кислот, стимулирует вывод гепатотоксичных компонентов желчи. Безопасен для плода.
- Гепатопротекторы и холеретики. Средства, влияющие на состояние клеток печени и выделение желчи, позволяют снизить риск повреждения гепатоцитов, улучшить их функционирование, уменьшить застойные явления в желчевыводящей системе.
При генерализованном зуде, быстром нарастании лабораторных показателей, особенно выявлении высокой холемии, применяют энтеросорбенты, детоксикационную терапию (гемосорбцию, плазмаферез), позволяющие удалить из организма вещества, которые вызывают зудящие ощущения. При всех формах заболевания эффективно использование антиоксидантов (аскорбиновой кислоты, витамина Е). Возможно назначение антигистаминных средств, смягчающих зуд. Применение системных глюкокортикостероидов ограничено из-за возможного токсического действия на плод.
Диета
Медикаментозную терапию холестаза сочетают с коррекцией диеты. Рекомендовано дополнить рацион беременной белковыми продуктами (курятиной, говядиной, телятиной), пищевыми волокнами, жирорастворимыми витаминами, фолиевой и линолевой кислотами, ограничить употребление жирного, острого, жареного.
Родоразрешение
При легкой и средней тяжести болезни беременность завершается естественными родами в физиологический срок. Если холестаз протекает с интенсивной желтухой, холемия приближается к 40 ммоль/л, существует угроза жизни плода, проводятся досрочные роды на сроке от 36 недель. Кесарево сечение выполняется при угрожающей или начавшейся асфиксии плода, обнаружении других акушерских показаний.
Прогноз и профилактика
Благоприятный исход гестации наиболее вероятен при легком и среднетяжелом холестазе беременных. При тяжелом варианте прогноз ухудшается, особенно в случае манифестации расстройства во II триместре. С профилактической целью пациенткам, которые во время предыдущей беременности перенесли холестатическую желтуху, имеют наследственную отягощенность по этому заболеванию или вынашивают несколько плодов, рекомендованы ранняя постановка на учет в женской консультации, регулярные осмотры акушера-гинеколога, плановая консультация гастроэнтеролога, скрининговое исследование крови на желчные кислоты.
Источник
Холестатический гепатоз или холестаз беременных — нарушение, к которому стоит отнестись с ответственностью, ведь в отдельных случаях оно представляет серьезную угрозу для матери и будущего ребенка. Даже если проявления болезни выражены слабо, состояние беременной с холестазом следует тщательно контролировать.
Причины нарушения
Холестазом в медицине называют застой желчи. Причины этого явления у будущих мам до конца не ясны. Нарушение связывают с гормональным дисбалансом, наблюдающимся при беременности. Кроме того, холестаз может быть симптомом серьезных нарушений работы печени.
Главный признак холестаза беременных — кожный зуд, который сначала наблюдается на ладонях и стопах
На последних сроках беременности у женщин повышается выработка эстрогенов, которые усиливают образование холестерина и вызывают дисбаланс уровня желчных кислот. Одновременно угнетается активность транспортных белков печени, из-за чего желчные кислоты в значительных количествах попадают в кровь.
Также на работу печени и желчных протоков иногда влияет гормон прогестерон. Это вещество вырабатывается в организме женщины для сохранения беременности и угнетает работу мускулатуры внутренних органов, в том числе желчного пузыря и протоков, вызывая застой желчи. Снижение перистальтики кишечника провоцирует обратное всасывание желчных кислот, из-за чего их уровень в крови растет.
Повышают риск развития холестаза беременных следующие факторы:
- многоплодная беременность;
- холестаз во время предыдущих беременностей;
- холестаз беременных в анамнезе у близких родственниц;
- прием гормональных оральных контрацептивов до зачатия;
- болезни желудочно-кишечного тракта;
- гормональные нарушения;
- непереносимость антибиотиков — макролидов и эритромицина.
Изменение состава желчи происходит у каждой будущей мамы, однако холестаз развивается только у женщин с повышенной чувствительностью клеток печени к эстрогенам. Эту особенность связывают с наследственностью.
Симптомы болезни
Главный признак холестаза — кожный зуд, который сначала наблюдается на ладонях и стопах, а далее распространяется на живот, спину и другие участки тела. Помимо этого к симптомам холестаза у будущих мам относятся:
- потемнение мочи;
- осветление кала;
- желтушность кожи и слизистых;
- тошнота, изжога и другие диспепсические расстройства;
- снижение аппетита;
- болезненность в правом боку;
- апатия и заторможенность.
Проявления болезни исчезают через 1–2 недели после родов.
Патогенез
Холестаз у будущих мам развивается, как правило, на 30–40 неделе беременности. Реже — на последних неделях второго триместра. Это относительно редкая патология, обнаруживающаяся только у 2% беременных женщин. Чаще нарушение выявляют в северной части России, Китае, Чили, скандинавских странах.
Главное проявление в виде зуда при застое желчи возникает из-за раздражения кожных рецепторов желчными кислотами, которые в повышенной концентрации присутствуют в крови. Холестаз характеризуется нарушением биохимических реакций в печени, разрушением клеток органа, попаданием в кровь токсинов, которые не были обезврежены в гепатоцитах.
Симптомы холестаза неспецифичны и требуют дифференциальной диагностики
В результате нарушения работы печени в крови повышается уровень билирубина и желчных кислот, а в просвете кишечника развивается недостаток желчи. Эти явления вызывают характерные симптомы холестаза у будущих мам.
Диагностика
Поставить диагноз, основываясь только на клинических проявлениях холестаза, невозможно, так как его симптоматика схожа с признаками других болезней. Для выявления нарушения применяются следующие методы исследования:
- Анализ крови на содержание желчных кислот. Исследование проводится у всех будущих мам для выявления холестаза на этапе бессимптомного течения. При общем повышении концентрации желчных кислот для холестаза характерно снижение уровня хенодезоксихолиевой и выраженное повышение холиевой кислот в крови.
- Печеночные пробы — анализ крови на содержание ферментов печени. При холестазе наблюдается повышение холестерина, прямого биллирубина и увеличение активности печеночных ферментов.
- УЗИ печени и желчных протоков. При холестазе беременных печень имеет нормальные размеры и однородную структуру. Желчный пузырь увеличен, желчные ходы расширены. При исследовании иногда наблюдается билиарный сладж — присутствие взвеси кристаллов холестерина в желчевыводящих органах.
При необходимости будущей маме рекомендуется диагностика у дерматолога, гастроэнтеролога, токсиколога и других врачей узкого профиля
На этапе обследования важно исключить такие серьезные патологии, как поздний токсикоз беременных, вирусные гепатиты, желчнокаменную болезнь, рак печени и другие. Эти патологии схожи с холестазом симптоматикой и отличаются высоким риском развития тяжелых последствий для матери и плода.
Классификация холестазов беременных
Классифицируют нарушение в зависимости от изменений в составе желчи и степени тяжести патологического состояния.
Провести диагностику холестаза только по симптомам невозможно
В первом случае выделяют 2 вида холестаза:
- Билирубиновый. Отличается благоприятным прогнозом. Характеризуется изменением количества билирубина в желчи при нормальной выработке остальных ее составляющих.
- Парциальный холеацидный. Считается наиболее опасным. В этом случае изменяется выработка желчных кислот при нормальном синтезе других компонентов желчи.
Для определения степени тяжести состояния учитывают выраженность симптомов, показатели крови, наличие или отсутствие изменений в печени, желчном пузыре и протоках. Выделяют 3 возможных варианта течения болезни:
- Легкая степень. Наблюдается слабовыраженный зуд и незначительное повышение концентрации ферментов-трансаминаз в крови. Вероятность развития осложнений для матери и ребенка мала.
- Средняя степень. Характеризуется сильным зудом, повышением концентрации ферментов и билирубина в крови, нарушением ее свертываемости. При проведении УЗИ в желчных протоках или желчном пузыре наблюдаются взвеси из холестериновых кристаллов.
- Тяжелая степень. Характеризуется выраженными расстройствами пищеварения и серьезными нарушениями, связанными со свертываемостью крови.
При легкой степени холестаза беременность сохраняют. При тяжелой форме из-за высокого риска негативных последствий для плода и матери рекомендуют досрочное родоразрешение.
Лечение
Независимо от стадии и типа холестаза будущей маме назначается специальная диета, подразумевающая повышение доли белковой пищи в рационе.
Беременной рекомендуется в достаточном количестве употреблять говядину, курятину, индейку и другие сорта нежирного мяса. Блюда тушат, отваривают или готовят на пару. В рацион включают продукты, содержащие клетчатку и витамин Е. Ограничить или исключить следует острое, жирное и жареное.
Легкая степень холестаза при беременности не требует серьезного лечения. С помощью регулярных обследований за состоянием будущей мамы и плода ведется тщательное наблюдение. В отдельных случаях женщине назначаются следующие препараты:
- урсодезоксихолиевая кислота — безопасное для беременных желчегонное средство, восстанавливающее клетки печени;
- разрешенные во время беременности гепатопротекторы — средства, восстанавливающие клетки печени;
- дезинтоксикационные препараты, выводящие токсичные вещества из организма;
- витамины Е и С;
- противоаллергические средства для устранения зуда.
При тяжелой форме холестаза в условиях стационара проводятся плазмаферез или гемосорбция — процедуры, направленные на очистку крови от токсинов.
В зависимости от срока и особенностей течения беременности при выраженном, тяжело текущем холестазе показано досрочное родоразрешение с помощью стимуляции или кесарева сечения.
Возможные осложнения
Чаше холестаз не вызывает осложнений у беременных ни со стороны будущей мамы, ни со стороны плода. При обнаружении нарушения в легкой степени и отсутствии каких-либо акушерских патологий беременной показаны естественные роды в соответствии со сроком.
В отдельных случаях холестаз у женщины во время беременности становится причиной следующих негативных последствий для плода:
- фетоплацентарная недостаточность — комплекс нарушений со стороны плаценты и плода из-за гипоксии и повреждения клеток;
- задержка внутриутробного развития;
- внутриутробная гибель плода;
- преждевременные роды.
Холестаз может серьезно сказаться и на здоровье будущей мамы.
Для беременной болезнь повышает риск следующих осложнений:
- акушерские кровотечения;
- отек легких;
- послеродовое воспаление слизистой оболочки матки;
- болезни печени и поджелудочной железы в отдаленном периоде.
Чтобы избежать тяжелых последствий холестаза, следует как можно раньше встать на учет в женскую консультацию, не пренебрегать плановыми обследованиями и выполнять рекомендации гинеколога, наблюдающего за беременностью.
Профилактика
Для предупреждения холестаза беременных женщинам, относящимся к группе риска, назначаются плановые консультации гастроэнтеролога, регулярный анализ крови на содержание желчных кислот и печеночных ферментов.
При использовании оральных контрацептивов планировать зачатие следует не раньше, чем через 3 месяца после окончания их приема. Также важно на протяжении беременности принимать соответствующие витаминно-минеральные комплексы и придерживаться принципов правильного питания.
Холестаз беременных – далеко не самая страшная патология. При соответствующем контроле и сознательности будущей мамы беременность и роды пройдут без серьезных последствий для женщины и ребенка.
Читайте в следующей статье: симптомы и лечение холецистита у женщин
Источник
