Рвота несварение у ребенка до года

Различные проблемы с пищеварением могут встречаться у малышей в разном возрасте. Такие пищевые расстройства у ребенка по-настоящему пугают мамочку. Многие родители затрудняются с тем, что предпринять в таких случаях. Лечить несварение желудка у малышей следует совсем иначе, чем у взрослых.
Что вызывает?
Наиболее часто данное функциональное расстройство встречается у малышей в первый год после рождения. Пищеварительная система новорожденного малыша еще очень чувствительна к различным новым продуктам. Неправильное лечение может привести к различным хроническим заболеваниям органов желудочно-кишечного тракта.
Причиной, которая приводит к несварению, для грудничка часто становится введение в рацион питания новых прикормов. Дети, которые при рождении имеют врожденные дефекты в строении органов пищеварительной системы или рожденные раньше положенного срока, как правило, намного чаще страдают пищевыми расстройствами.
При введении новых прикормов малышу в течение 1 года жизни старайтесь не комбинировать все продукты в один в прием пищи. Например, сочетание мясного и фруктового пюре может привести к расстройству желудка у малыша. Следует давать такие продукты в разное время кормления.

У малышей в возрасте 2 года часто встречается нарушение стула и расстройство желудка в результате различных вирусных инфекций.
Вирусы, попадая в организм, вызывают выраженную интоксикацию и приводят к развитию сильной диареи.
Наиболее часто в 3 года малыши заражаются ротавирусной инфекцией. В этом случае у них возникают сильные боли в животе и появляется многократный жидкий стул. Лечение ротавирусной инфекции проводится симптоматически.
У малышей более старшего возраста к расстройству желудка часто приводит нарушение правил личной гигиены. Патогенные микробы попадают на руки во время игр на улице или посещения туалета. Если ребенок забывает хорошо мыть руки перед едой или после посещения туалетной комнаты, то он также легко может подхватить болезнь.
Согласно статистике, школьники чаще всего страдают от расстройств желудка после употребления плохо вымытых овощей и фруктов. Такие продукты являются настоящей биологической бомбой для детского организма.
Недостаточная обработка фруктов и овощей способствует сохранению болезнетворных бактерий, которые при попадании в организм в короткий срок могут вызвать нарушения пищеварения у малышей.


Основные симптомы расстройства желудка
Разнообразные причины, воздействующие на органы желудочно-кишечного тракта, приводят к развитию сильного воспалительного процесса и нарушению правильного функционирования органов. Обычно такая реакция происходит в течение нескольких часов с момента попадания провоцирующего продукта в детский организм.
Начавшийся воспалительный процесс приводит к появлению характерных проявлений болезни:
Болезненность в подложечной области и по всему животу. Болевой синдром может менять свою интенсивность. Последующие приемы пищи только усугубляют ситуацию. Боль бывает умеренной интенсивности, тянущего характера. В ряде случаев наблюдаются колики.
Тошнота и рвота. Ребенка тошнит практически постоянно. Облегчение приносит только употребление лекарственных противорвотных средств и сорбентов. Рвота бывает съеденным содержимым, многократной. После нее ребенок обычно чувствует некоторое улучшение самочувствия.
Жидкий стул. Обычно он частый, с очень неприятным кислым запахом. В кальных массах присутствуют многочисленные, непереваренные остатки пищи. Чем более обильный стул, тем больше жидкости и электролитов теряет ребенок. Это приводит к ухудшению самочувствия и нарастанию общей слабости.
Плохое состояние. Обычно дети становятся очень вялыми. У них снижается или полностью отсутствует аппетит. Любое прикосновение к животу может усилить болевой синдром. Дети могут всхлипывать, а при сильной боли — даже плакать. При выраженных симптомах потери электролитов малыши постоянно хотят спать. Груднички отказываются от грудных кормлений.
Повышение температуры. Встречается при возникновении расстройства желудка в связи с заражением вирусами. При вирусных инфекциях температура тела повышается до 38-38,5 градусов. Малыш может чувствовать постоянную жажду, теряет в весе. Часто присутствует лихорадка.
Как лечить?
При возникновении первых симптомов расстройства желудка обязательно покажите малыша педиатру. Осмотр врача нужен для исключения опасных заболеваний, которые требуют незамедлительного хирургического вмешательства – за сходными симптомами может прятаться аппендицит.
Если детский доктор не выявил при осмотре никаких опасных хирургических заболеваний и подтвердил наличие функционального расстройства, то в таком случае назначается симптоматическое лечение. Все препараты, которые назначаются малышам, обязательно должны быть выписаны с учетом возраста.
Все лекарства, которые назначаются при расстройстве желудка, можно разделить на несколько групп:
Сорбенты. Применяются для устранения токсичных продуктов обмена, которые образуются при воспалении, а также с целью нормализации стула. Обычно малышам назначают: «Энтеросгель», «Смекту», активированный уголь. Применять эти лекарственные средства следует 2-3 раза в день в течение 5-7 дней. Обычно на второй день приема наблюдается положительный эффект. Такие препараты отлично переносятся и практически не вызывают побочных действий.
Спазмолитики. Их можно принять при болях. Обычно применяются только по назначению лечащего врача. Самостоятельно назначение и употребление таких средств может привести к выраженному снижению артериального давления и даже усугублению течения болезни.
Симптоматические. Применяются для устранения сопутствующих симптомов, встречающихся при расстройстве желудка. К ним можно отнести противорвотные средства, а также препараты, нормализующие моторику. Обычно назначаются малышам старше двух лет.

Во время пищевого расстройства обязательно давайте ребенку достаточное количество жидкости.
Врачи рекомендуют использовать для этого морсы или компоты, приготовленные из различных высушенных ягод или плодов. Также подойдут разбавленные водой фруктовые соки.
В тяжелых случаях при выраженной диарее требуется назначение оральной регидратации. Для этого применяются водно-электролитные составы.
Грудничкам на время первых пары суток болезни следует ограничить вводимые прикормы. Грудное вскармливание прекращать не стоит. Малышу обязательно нужно предлагать остуженную до комнатной температуры кипяченную воду. Кормить ребенка следует по требованию. В первые сутки болезни малыш может отказываться от груди и кушать намного меньше. Этот симптом пройдет после нормализации самочувствия.
Во время расстройства желудка можно есть хорошо разваренные каши, приготовленные на воде. Молочные продукты следует отложить до полного выздоровления малыша. Фруктовые или овощные пюре в первые дни болезни могут усугубить состояние и привести к более учащенному стулу. В первые сутки врачи рекомендуют снизить общее количество предлагаемой ребенку пищи. Не стоит перегружать воспаленный желудочно-кишечный тракт излишним количеством продуктов.
Профилактика
Профилактические меры помогут снизить вероятность развития расстройства желудка у вашего малыша. Регулярное соблюдение простых правил позволит сохранить органы желудочно-кишечного тракта в здоровом состоянии.
В целях профилактики можно воспользоваться следующими советами:
Внимательно контролируйте все, что кушает ваш ребенок. Все продукты должны быть свежими.
Грудничкам не следует вводить большое количество новых продуктов или смешивать сразу все возможные виды прикорма в один прием пищи.
Внимательно следите, как ребенок соблюдает правила личной гигиены, особенно малыши до 4-5 лет. Объясняйте малышу и показывайте на собственном примере, что после каждого посещения туалета, по приходу домой с улицы и после общественного транспорта обязательно нужно мыть руки с мылом.
Вводите в рацион малыша новые незнакомые продукты с большой осторожностью.

При возникновении первых симптомов нарушения пищеварения у малышей е стоит паниковать!
Любое расстройство желудка хорошо лечится. Малыш, как правило, достаточно быстро восстанавливается и выздоравливает. Профилактика желудочных расстройств помогает предотвратить развитие неблагоприятных симптомов в дальнейшем.
Подробнее о растройстве желудка у детей вы узнаете из следующего видео.
Источник
Несварение желудка у ребенка – это нарушение работы желудочно-кишечного тракта, которое характеризуется плохим перевариванием пищи. Необходимо отметить, что данное заболевание, если не начать лечение своевременно, может привести к развитию серьезных осложнений.
Несварение желудка у ребенка может быть в любом возрасте – может диагностироваться у новорожденного, у грудничка и детей более старшего возраста. В раннем возрасте развитие такого нарушения работы желудочно-кишечного тракта в некоторых случаях является вполне нормальным физиологическим процессом, так как формируется ЖКТ и налаживается работа пищеварительной системы.
Проявление такого нарушения в желудке у детей характеризуется неспецифической клинической картиной – рвота, диарея, тошнота, срыгивание во время кормления. Ввиду того что подобная симптоматика имеет место и при других гастроэнтерологических заболеваниях, родителям надо обращаться за медицинской помощью, а не проводить лечение самостоятельно, на свое усмотрение.
Лечение осуществляется посредством консервативных мероприятий: назначается диета, определенные медикаментозные средства. Не исключается и использование народных средств лечения, но только после консультации с лечащим врачом.
Развитие такого патологического процесса у детей может быть обусловлено как определенными заболеваниями, так и внешними факторами.
Что касается патологических процессов, то необходимо выделить следующие:
- панкреатит;
- гастрит;
- ГЭРБ;
- инфекционные заболевания ЖКТ;
- поражение желудка глистными инвазиями;
- кишечная инфекция;
- некоторые врожденные заболевания.
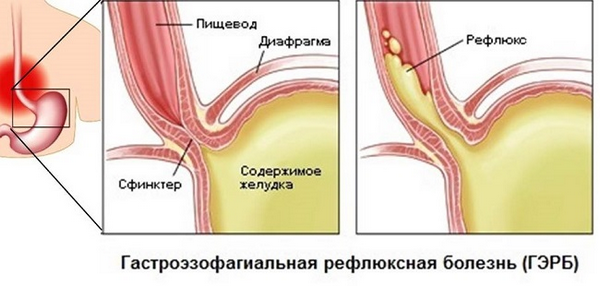
ГЭРБ
У детей до года такое нарушение довольно часто обусловлено неправильным питанием.
Относительно внешних этиологических факторов развития несварения желудка у детей, следует выделить:
- нарушение режима питания;
- несбалансированный рацион;
- непереносимость определенных продуктов питания, отдельных элементов (углеводов, белков, лактозы);
- злоупотребление фаст-фудом;
- чрезмерное количество сладкого в рационе;
- употребление сладких газированных напитков;
- переедание;
- употребление тех продуктов, которые еще не подходят по возрасту;
- раннее введение прикорма;
- неправильно подобранная смесь;
- физические нагрузки непосредственно во время употребления пищи;
- стрессы, негативная моральная обстановка;
- употребление пищи на ходу.
В редких случаях причины развития такого гастроэнтерологического заболевания этиологически установить не представляется возможным.
По характеру возникновения выделяют две формы нарушения работы ЖКТ:
- органическая;
- функциональная.
Функциональная форма, в свою очередь, разделяется на следующие:
- дискинетическая – присутствует тошнота, отрыжка, тяжесть в подложечной области;
- язвенноподобная – в клинической картине присутствуют симптомы язвенного поражения желудка;
- смешанная – присутствуют клинические признаки двух вышеописанных форм, встречается чаще всего.
Определение формы гастроэнтерологического заболевания осуществляется только врачом при помощи диагностических мероприятий и изучения анамнеза пациента.
При несварении у ребенка присутствуют следующие клинические признаки нарушения работы желудочно-кишечного тракта:
- ухудшение аппетита;
- недобор массы тела;
- частое срыгивание во время кормления;
- тошнота и рвота;
- диарея – до 10-15 раз в сутки;
- обезвоживание организма на фоне частой рвоты и жидкого стула;
- повышение температуры тела;
- ребенок может жаловаться на боли в животе;
- малыш становится вялым, отказывается от любимых блюд, игр;
- сонливость;
- озноб, лихорадка;
- постоянное ощущение жажды из-за высокой температуры.
При такой симптоматике необходимо срочно обращаться за медицинской помощью, а не проводить терапию самостоятельно.
В первую очередь проводится физикальный осмотр пациента. Данный этап диагностики следует проводить вместе с родителями, так как в силу своего возраста, малыш не может полностью обрисовать текущую клиническую картину.
В ходе первичного осмотра врач должен установить следующее:
- как питается малыш – его рацион, режим питания;
- есть ли хронические гастроэнтерологические заболевания;
- соблюдает ли ребенок режим дня.
Кроме этого, могут проводиться следующие диагностические мероприятия:
- общий и биохимический анализ крови;
- общий анализ мочи и кала;
- УЗИ брюшной полости.
На усмотрение врача диагностическая программа может меняться. Исходя из результатов клинических исследований, а также принимая во внимание данные, которые были собраны в ходе первичного осмотра, определяются дальнейшие терапевтические мероприятия.
Терапия при таком нарушении работы желудочно-кишечного тракта проводится путем консервативных мероприятий.
Врач может назначить следующие препараты:
- сорбенты;
- спазмолитики (при крайней необходимости);
- для предотвращения чрезмерного образования газов;
- противорвотные;
- для улучшения моторики желудка.
Как правило, детям до года медикаментозные средства назначают только в самых крайних случаях.
Ультразвуковое исследование брюшной полости грудничку
Обязательно назначается диетическое питание. Перечень запрещенных и разрешенных продуктов врач определяет в индивидуальном порядке.
Что касается общих рекомендаций, то диета основывается на таких рекомендациях:
- питание малыша должно быть сбалансированным;
- нужно соблюдать режим приема пищи;
- прикорм следует вводить постепенно;
- ежедневное меню обязательно должно включать в себя овощи и фрукты.
Диета должна состоять из продуктов, которые дают ребенку необходимое количество витаминов и минералов.
В большинстве случаев правильное питание и соблюдение режима дня быстро нормализуют работу желудочно-кишечного тракта и предотвращают развитие осложнений. Основой профилактики такого нарушения работы ЖКТ является правильное, сбалансированное питание малыша.
Источник
Несварение желудка может быть как расстройством как органической, так и функциональной природы. Оно сопровождается нарушением моторной функции органа. В медицинской практике эту патологию принято называть диспепсией. Несварение желудка диагностируется преимущественно у пациентов старше двух лет.
Развитие диспепсии может быть спровоцировано перечисленными ниже факторами:
- физиологические особенности строения органов пищеварительной системы;
- нарушение метаболизма в организме;
- болезни нервной системы;
Несварение желудка, наблюдающееся у детей, может сопутствовать многим состояниям. Указанное расстройство принято относить к полиэтиологичным.
Причины, вызывающие развитие патологии
Синдром диспепсии – это предварительный диагноз, который ставится больному. При проведении более полного медицинского обследования могут быть выявлены нарушения органического характера.
При органическом характере несварения желудка зачастую диагностируются анатомические изменения, спровоцированные следующими болезнями:
- гастритом;
- язвенной болезнью желудка;
- патологиями поджелудочной железы;
- холециститом
При функциональной диспепсии нарушения органического характера отсутствуют. В таком случае несварение желудка может быть вызвано ухудшением двигательной функции органов, находящихся в пищеварительной системе.
Важно! При отсутствии грамотного лечения функциональное нарушение может перейти в органическое. В результате у больного развиваются колит, гастрит.
Органическое несварение желудка диагностируется примерно в 10 % случаев обращения за медицинской помощью. Оставшиеся 90 % больных сталкиваются с функциональными патологиями.
Различают несколько разновидностей функциональной диспепсии. При простой форме недуга ребёнок сталкивается исключительно с расстройством пищеварительной функции.
Диспепсия токсического характера может дополнительно сопровождаться:
- токсикозом;
- эксикозом.
Диспепсия парентерального характера может возникать как осложнение пневмонии, отита или острой респираторной инфекции. Нарушение функций желудка может проявляться по-разному. При язвенноподобном варианте возникают болезненные ощущения в нижней части живота. При этом неприятные ощущения в большинстве случаев исчезают после приёма пищи или применения медикаментозных средств, которые нейтрализуют вредное влияние соляной кислоты.
Рефлюксоподобное несварение желудка сопровождается такими неблагоприятными признаками:
- изжогой;
- возникновением тошноты;
- рвотой;
- вздутием живота;
- возникновением отрыжки.
При дискинетическом расстройстве желудка наблюдается усиленное газообразование. При этом может быть непереносимость жирной пищи или отдельных молочных продуктов.
Обратите внимание! Неспецифическая функциональная диспепсия сопровождается признаками, которые не относятся к упомянутым выше формам патологии.
При несварении желудка надо стараться избежать обезвоживания. Стоит отметить, что функциональная патология возникает на фоне ухудшения нейрогуморальной регуляции двигательной активности в районе верхних отделов органов пищеварительной системы. Она может быть вызвана и висцеральной гиперчувствительностью.
Проблемы могут возникать на любом уровне контролирующей системы. К примеру, на центральном. В таком случае наблюдается нарушение функций центральной нервной системы. При появлении сбоя на периферическом уровне ухудшается процесс прохождения импульсов по проводящим путям, местном – наблюдается невосприимчивость соответствующих рецепторов.
Простая диспепсия у грудничков возникает из-за алиментарных нарушений.
К их числу можно отнести:
- однообразность ежедневного меню;
- перевод грудного ребёнка на искусственное вскармливание; переедание;
- включение новых блюд в рацион матери, кормящей грудничка грудью.
Простая диспепсия может наблюдаться и при включении новых продуктов в привычное меню. Это обусловлено незрелостью пищеварительного тракта грудничка. В младенческом возрасте диспепсия может быть вызвана и перегреванием. Вместе с потом выделяются электролиты. В результате происходит снижение кислотности секрета желудка.
Развивающаяся у более взрослых детей диспепсия может быть следствием употребления газированной воды, продуктов быстрого приготовления, чрезмерных интеллектуальных нагрузок, сильного нервного потрясения.
Токсическое несварение желудка в отдельных ситуациях является последствием простой диспепсии. При несоблюдении строгой диеты или отсутствии надлежащего лечения происходит проникновение продуктов жизнедеятельности вредоносных бактерий в кровь. Это может привести к возникновению интоксикации, ухудшению функций печени, появлению нервных расстройств.
Токсическое несварение желудка диагностируется и при наличии острой кишечной инфекции. К их числу принадлежат: сальмонеллез, дизентерия.
Парентеральная диспепсия диагностируется при бактериальной или вирусной инфекции. Несварение желудка относится к вторичным нарушениям. Поэтому для его устранения необходимо бороться, в первую очередь, с основным заболеванием.
Диспепсия чаще всего возникает у грудничков, которые появились на свет ранее 38 недели беременности. Расстройство желудка диагностируется при перинатальной травме центральной нервной системы, нарушения минерального обмена.
Диспепсия развивается и на фоне:
- дефицита витаминов;
- диатеза;
- анемии;
- аллергической реакции.
Препарат «Креон»
Это средство идеально подходит детям в 2 года. Ферменты для пищеварения представлены панкреатином, а в качестве дополнительных компонентов присутствуют: макрогол, диметикон, дибутилфталат и жидкий парафин. Формой выпуска препарата является удобная капсула в желатиновой оболочке. При употреблении капсул их можно открыть, а содержимое высыпать в ложку.
Дозировка препарата зависит от веса малыша. Например, при массе до четырех килограммов, содержимое одной капсулы делят на три части. Если ребенок весит не более десяти килограммов, то ему можно употреблять половину капсулы. При весе от десяти до пятнадцати килограммов рекомендовано принимать целую таблетку до или после еды. Курс лечения не должен быть слишком длинным, иначе могут возникнуть проблемы в работе органов желудочно-кишечного тракта. Кроме того, активные компоненты препятствуют всасыванию железа, в результате чего может развиться железодефицитная анемия.
Как правило, препараты-ферменты для пищеварения детям выписывают при любых нарушениях пищеварения, связанных с отравлением, дисбактериозом, недостаточным развитием ткани поджелудочной железы, а также при проблемах с кишечником. Если у малыша наблюдаются желудочные колики, повышенное газообразование или запор, то медикаментозные средства помогут справиться с проблемами.
Порошок из капсулы можно смешивать с кашами, молоком или соком. При передозировке препарата наблюдается зуд на коже, тошнота и рвота.
Основные признаки патологии
Несварение желудка может привести к появлению перечисленных ниже симптомов:
- тошноты;
- болевых ощущений в нижней части живота;
- рвоты;
- ощущения переполненности желудка, наблюдающегося после приёма пищи;
- отрыжки;
- насыщения небольшим объёмом пищи;
- ухудшения стула;
- изжоги.
Простая диспепсия обычно возникает у детей младшего возраста. Она может протекать остро.
В отдельных ситуациях простой диспепсии могут предшествовать перечисленные ниже симптомы:
- постоянные срыгивания;
- ухудшение аппетита;
- частый стул.
При диспепсии опорожнение кишечника может происходить 5 раз в день. При этом кал имеет жидкую консистенцию. Каловые массы при диспепсии окрашены в неоднородный цвет (зелёноватый или жёлтый). В кале могут обнаруживаться слизистые вкрапления.
У детей нередко возникает вздутие живота. В раннем возрасте наблюдается постоянное срыгивание.
Больной страдает и от кишечных колик. Они возникают преимущественно в момент опорожнения кишечника. В тяжёлых случаях ребёнок отказывается от пищи. Признаки простого несварения желудка обычно проходят в течение 3-7 дней.
На фоне несварения желудка могут возникать:
- стоматит;
- молочница;
- опрелости.
У больных со сниженным иммунитетом диспепсия, протекающая в простой форме, может перейти в токсическую. В таком случае у ребёнка возникает сильная рвота, лихорадка. Одним из признаков болезни может быть и частый стул водянистой консистенции. Из-за резкой потери жидкости нередко развивается обезвоживание. Оно представляет немалую опасность для грудничка.
Токсическая диспепсия приводит к потере сознания, наступлению комы. В тяжёлых случаях наступает смерть ребёнка. При диспепсии функциональной природы у подростков, возникают болевые ощущения в области живота. В большинстве случаев они появляются после еды. При функциональной диспепсии происходит насыщение небольшим количеством пищи. Может быть ощущение переполнения желудка. Больной нередко предъявляет жалобы на возникновение отрыжки, изжоги и тошноты. При наличии у больного диспепсии функциональной природы диарея зачастую сменяется запором.
Несварение желудка развивается и на фоне сильного стресса. В таком случае оно сопровождается головокружением, чрезмерной потливостью.
Диагностические мероприятия
Больные с пищеварительными расстройствами должны посетить детского гастроэнтеролога или педиатра. Первоначально происходит сбор анамнеза. После этого доктор приступает к клиническому осмотру пациента. На следующем этапе осуществляется инструментальная диагностика. Полное обследование предполагает выявление природы диспепсии.
Для установления точного диагноза проводят перечисленные ниже диагностические процедуры:
- ультразвуковое исследование органов, которые находятся в области брюшной полости;
- выполнение рентгенографии – специального исследования желудка;
- осуществление эндоскопического исследования желудка и пищевода.
В диагностических целях выполняют и лабораторные тесты. Анализ кала необходим для выявления хеликобактерной инфекции. Такая инфекция может спровоцировать возникновение гастрита. Исследование мочи и крови позволяет выявить содержание в организме ферментов поджелудочной железы.
Дополнительно могут проводиться такие диагностические процедуры:
- взятие биохимических проб печени;
- выполнение бактериологического посева кала;
- сдача анализов для обнаружения яиц гельминтов.
При подозрении на наличие функциональной диспепсии производится функциональная диагностика патологии с недостатком лактозы, дисбактериозом кишечника, гельминтозом, целиакией.
Диагностика гастроэнтерита у детей
Диагностика гастроэнтерита проводится на основе симптомов вашего ребенка, но иногда может потребоваться образец кала на анализ, чтобы проверить его на наличие вирусов, бактерии или паразитов.
Специальная лабораторная диагностика (взятие анализов) требуется лишь в следующих случаях:
- если ваш ребенок недавно был за границей в регионе, где он мог заразиться более тяжелым паразитным инфекционным заболеванием;
- если понос не проходит больше недели;
- если у ребенка есть симптомы, обычно не связанные с гастроэнтеритом;
- у вашего ребенка кровь или слизь в кале;
- у вашего ребенка ослабленный иммунитет из-за хронического заболевания, например, острой лейкемии, или как побочный эффект лечения, например, химиотерапии.
В некоторых случаях помимо анализа кала, может потребоваться анализ крови или мочи, чтобы исключить другие заболевания.
Начальной диагностикой причин рвоты и поноса у детей занимается педиатр. В случае обнаружения признаков серьезной инфекции или паразитов, педиатр может направить вашего ребенка к врачу-инфекционисту. С помощью нашего сервиса вы можете найти хорошего инфекциониста самостоятельно.
Если симптомы гастроэнтерита появились у ребенка после поездки в другой регион или в зарубежные страны, особенно с теплым климатом, можно сразу обратиться к инфекционисту. С помощью нашего сервиса вы сможете быстро найти хорошего педиатра или врача-инфекциониста.
Особенности лечения
При наличии у ребёнка простой диспепсии, которая спровоцирована алиментарными нарушениями, необходимости госпитализации не возникает. При этом нужно исключить из ежедневного меню продукт, который спровоцировал ухудшение пищеварительной функции. Ребёнку надо соблюдать строгую диету. При наличии диспепсии у грудных детей рекомендуется заменить одно кормление употреблением травяного отвара или простой воды. Можно просто уменьшить порции пищи.
В рамках комплексной терапии болезни применяют глюкозно-солевой раствор. Активно применяется и рисово-морковный отвар. Для нормализации пищеварительных процессов доктором могут быть назначены специальные ферменты. К их числу следует отнести «Панкреатин».
Для ускорения процесса выведения токсичных веществ из организма применяют лекарства, принадлежащие к группе сорбентов.
К их числу принадлежат:
- «Смекта»;
- уголь активированный.
При наличии выраженных болей в районе живота показано применение препаратов с выраженными спазмолитическими свойствами. К числу таких лекарств следует отнести:
- «Папаверин»;
- «Но-шпу».
При функциональной диспепсии для восстановления нормальной желудочной моторики могут применяться прокинетики. Действующим веществом этих лекарств является домперидон. Такие препараты назначают пациентам старше пятилетнего возраста. При усиленном газообразовании рекомендуется применять газоотводную трубку или положить тепло на живот. Лечение диспепсии средней и тяжёлой формы необходимо проводить в условиях стационара.
Терапия расстройства желудка в больнице предполагает восстановление электролитного баланса, борьбу с обезвоживанием. При этом показано введение плазмозаменяющих растворов парентеральным путем. При наличии соответствующих показаний выполняют переливание плазмы.
При наличии диспепсии может осуществляться и симптоматическое лечение.
Оно предполагает в применении таких препаратов:
- лекарств, обладающих противосудорожным эффектом;
- жаропонижающих медикаментов;
- средств, предназначенных для нормализации функции сердца.
При наличии у пациента токсического несварения желудка могут быть назначены лекарства, обладающие антибактериальным эффектом. Для восстановления кишечной микрофлоры применяют средства, в составе которых присутствуют лактобактерии.
Ребёнку нужно находиться в комфортной обстановке. Родителям надо тщательно следить и за температурой воздуха в помещении. Нужно обращать внимание на интенсивность развития синдрома, наличие положительной динамики.
Стоит внимательно осматривать и каловые, рвотные массы. Нужно следить за тем, не имеется ли в них примесей крови или гноя. Родителям надо контролировать и то, чтобы рвотные массы не попадали в дыхательные пути ребёнка.
При наличии диспепсии нужно соблюдать диету, назначенную врачом. Из рациона рекомендуется исключить продукты, оказывающие послабляющее воздействие. Противопоказана при диспепсии и пища, провоцирующая усиление газообразования.
Пациентам с диспепсией рекомендовано частое питание, при этом объём порции должен быть небольшим. Пищу следует принимать в определённое время. Насильно кормить ребёнка не рекомендуется.
Простое несварение желудка в большинстве случаев заканчивается выздоровлением. При этом патология не оказывает существенного влияния на состояние здоровья ребёнка в будущем.
При ослаблении иммунитета заболевания может перейти в токсическую форму. В таком случае вероятность благоприятного исхода во многом зависит от сроков обнаружения болезни и полноты оказываемой ребёнку медицинской помощи. Скорость восстановления пациента при органической или функциональной диспепсии зависит от тяжести течения основного заболевания.
Профилактические мероприятия
Снизить вероятность возникновения диспепсии у детей помогут перечисленные ниже рекомендации:
- введение прикорма в соответствии с предписаниями доктора;
- соблюдение возрастной диеты;
- своевременное лечение соматических и инфекционных детских болезней.
При установлении диагноза «функциональная диспепсия» показано употребление большого количества жидкости. Пациенту обеспечивают покой. При возникновении абдоминальных болей назначают спазмолитики. При ухудшении моторики желудка прокинетики. Для восстановления нормальной пищеварительной функции применяют ферменты.
Профилактика
Любую болезнь проще предотвратить, нежели вылечить. Для того, чтобы ваш ребенок не познал всех «прелестей» функциональной диспепсии, следует придерживаться простых правил:
- сбалансированное и рациональное питание;
- если вы кормящая мама, вам необходимо тщательно следить за своим рационом плюс требуется соблюдение гигиены кормления;
- ребенок не должен переедать;
- нужно вовремя лечить разного рода заболевания пищеварительной системы;
- ликвидируйте насколько это возможно количество стрессов в жизни ребенка;
- давайте малышу нормальное количество времени для отдыха.
Диспепсия — это не так уж страшно, если обнаружить и вылечить вовремя. Ребенок должен питаться правильно, потому что кроме данного заболевания существует еще целый список хворей, которые могут появиться у малыша, основой рациона которого являются гамбургеры.
Источник
