При геморрагическом инсульте рвота
Инсульт характеризуется быстрым развитием симптомов, которые усиливаются по мере гипоксии и гибели мозговых клеток. Острое нарушение мозгового кровообращения угрожает гипертоникам, людям, злоупотребляющим жирной пищей, ведущим пассивный образ жизни. Нередко помощь при инсульте оказывается несвоевременно, ввиду чего болезнь даёт многочисленные осложнения и постинсультные нарушения. Первые признаки болезни не всегда столь очевидны.

Инсульт может проявляться тошнотой и рвотой
Одним из ранних симптомов при инсульте является тошнота и рвота. Недомогания могут продолжаться на протяжении нескольких часов, плавно нарастая до полного онемения левой или правой стороны тела, мозговых когнитивных нарушений или обморока. Необходимо вовремя уловить тревожные сигналы и обратиться за помощью, пока это ещё возможно. Так по какой же причине одним из симптомов инсульта является тошнота, и когда дело доходит до рвоты?
Почему начинает тошнить?
Инсульт распространяется на различные зоны головного мозга. В зависимости от очага поражения, нарушения и симптомы ОНМК могут отличаться. Каротидный бассейн мозга отвечает преимущественно за двигательные функции – первым признаком инсульта будет парез или онемение половины тела. А из-за поражения вертебро-базилярного бассейна головного мозга начнётся тошнота и рвота, головокружение, возникнут трудности с глотанием.
Вот некоторые причины возникновения тошноты и рвоты во время инсульта:
- При ишемическом инсульте в вертебрально-базилярной системе возникает такое явление, как вестибулярное головокружение. Характеризуется оно наличием ощущения вращения в пространстве и почти всегда сопровождается тошнотой, лишь иногда – рвотой, ему сопутствуют речевые, когнитивные нарушения. Даже при положительных результатах диагностики по МРТ, наличие вестибулярного головокружения само по себе является поводом вести медицинское наблюдение над больным, так как риск развития инсульта остаётся высок. При появлении таких симптомов, как рвота, необходима немедленная госпитализация.

Центральное вестибулярное головокружение может быть вызвано инсультом в стволе мозга или мозжечке
- Геморрагический инсульт с разрывом задней нижней мозжечковой артерии всегда вызывает рвотные позывы без предшествовавшей тошноты. Характерна острая боль, концентрирующаяся в очаге поражения. Рвота возникает по той же причине, почему и у людей с сильными сотрясениями мозга после удара головой. Для мозга кровоизлияние – это такой же удар. Образующаяся внутримозговая гематома требует немедленного врачебного вмешательства.
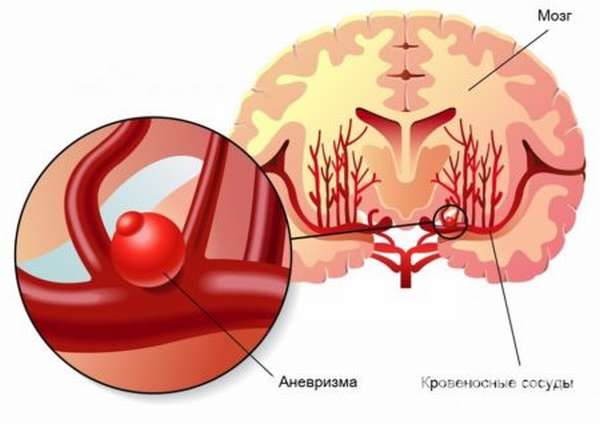
- Субарахноидальное кровоизлияние характеризуется разрывом артериальной аневризмы. Развивается очень быстро, в течение нескольких минут. Рвота возникает почти всегда, ей не предшествует тошнота, зато наличествует сильная, острая головная боль.
Поражения вертебро-базилярного бассейна не могут характеризоваться изолированными симптомами, они всегда идут в комплексе. Параллельно тошноте человека мучают трудности с произнесением тех или иных слов, онемение на кончиках пальцев или всей конечности целиком, спутанность сознания. При геморрагическом инсульте развитие симптомов занимает всего несколько часов.

Как распознать инсульт
На месте вы можете быстро диагностировать у человека острый приступ инсульта, если попросите выполнить следующие действия: улыбнуться, поднять обе руки вверх, произнести слово «артикуляция».
Если улыбка вышла кривая, руки поднять не получается, а слово произнесено с нарушением произношения, звоните в скорую. В данном случае тошнота – предвестник ОНМК.
Что делать, если были обнаружены эти симптомы?
Если симптомы тошноты и рвоты, сопровождаемые когнитивными и двигательными нарушениями, наблюдались недолго – около 24 часов – то говорят не об инсульте, а о транзиторной ишемической атаке. Это неврологическое заболевание, не приводящее к гибели мозговых клеток, которое в половине случаев приводит к дальнейшему развитию инсульта. Если у вас есть подозрения на ТИА, необходимо немедленно отправляться к врачу, который проведёт тщательную диагностику и назначит план лечения. Транзиторная ишемическая атака не приводит к гибели нервных клеток, однако опасна возможными осложнениями.
Если тошнота с лёгкими головокружениями длилась около недели, а затем прошла без следа, возможно вы перенесли приступ микроинсульта на ногах. Многие, сталкиваясь с микроинсультом, даже не обращаются к врачу, думая, что это было сезонное недомогание, и уж никоим образом не ассоциируя пережитую неделю головокружения с инсультом. При этом риск повторного полноценного ОНМК остаётся высок, поэтому необходимо тщательное обследование.
Для уточнения диагноза врач использует следующие методы инструментальной диагностики:
- магнитно-резонансная томография;
- компьютерная томография;
- эхоэнцефалография;
- ультразвуковая допплерография сосудов.
МРТ и КТ – наиболее часто используемые методы диагностики, так как позволяют точно определить локализацию очага поражения. При ишемическом инсульте наличие рвоты нетипично, за исключением острого нарушения кровообращения в стволе мозга, поэтому для разработки плана лечения важно определить, где именно располагается патология.
Если рвота не прекращается даже после начала лечения, есть риск закупорки рвотными массами дыхательных путей. Для предотвращения подобного, врач назначает введение назогастрального зонда.
Действительно ли у меня ОНМК или это другая болезнь?
Помните, что тошнота или рвота – очень распространённые симптомы, которые свидетельствуют о самых разных заболеваниях (чаще всего гастроэнтерологических). Не спешите диагностировать себе инсульт и вызывать скорую помощь, лучше просто сходите к врачу-терапевту и расскажите ему о своих симптомах. А он выпишет вам направление к соответствующему специалисту.

Для постановки точного диагноза врач должен провести дифференциальную диагностику
Некоторые не опасные заболевания, которые не являются инсультом, но вызывают тошноту и рвоту:
- отравление и иные гастроэнтерологические заболевания;
- интоксикация различными химическими веществами;
- солнечный удар;
- сотрясение мозга разной тяжести.
Самым характерным признаком инсульта является не ощущение тошноты, а наличие когнитивных нарушений: потеря ориентации в пространстве, неспособность говорить, снижение остроты памяти. Также инсульт сопровождается слабостью в одной конечности или парезом половины тела. Всё это – повод вызывать скорую помощь, а не ждать, пока симптомы сами пройдут. Особенно внимательно стоит отнестись к головной боли. Острая, нестерпимая боль, напоминающая удар, – это признак геморрагического инсульта, самого опасного и тяжёлого в терапии цереброваскулярных заболеваний.
Источник
Головной мозг отвечает за выполнение многих функций в теле человека, в частности, за регуляцию работы органов, поддержание гармоничного взаимодействия их между собой. В случае всевозможных заболеваний мозга происходят разнообразные сбои внутри организма.
Ишемия мозга крайне губительно воздействует на нейроны, ведь они не способны нормально существовать без кислорода и питательных веществ. Их собственные запасы крайне малы, кислорода хватит всего лишь на несколько минут, после чего наступает гибель клеток. Проявления инсульта мозга разнообразны, и преобладание тех или иных симптомов зависит от того, в бассейне какой артерии произошла катастрофа.
Тошнота при инсульте наиболее часто возникает при нарушении кровообращения в зонах мозга, которые питают позвоночные артерии. Конечно, такие симптомы характерны и для заболеваний желудочно-кишечного тракта, сопровождающимися запором и поносом, и для женщин во время беременности, но при нарушении мозгового кровообращения – это первый признак, который должен насторожить больного и его родственников, заставить обратиться за медицинской помощью, особенно если симптомы инсульта не проходят в течение длительного времени.
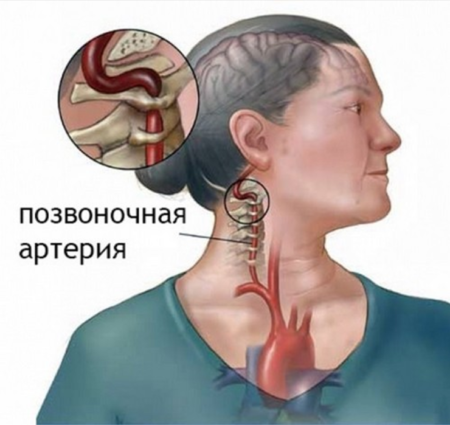
Патогенез развития инсульта
К возникновению тошноты и неукротимой рвоты приводит патологическое воздействие на область продолговатого мозга, поэтому так важно разобраться в механизмах ишемии и инсульта этой области.
Нарушение кровоснабжения головного мозга возникает по нескольким причинам. Одна из них – закупорка просвета кровеносных сосудов, питающих те или иные области мозга. Закрыть просвет может тромб (тогда клиника инфаркта мозга будет очень стремительно разворачиваться, практически без предвестников) или атеросклеротическая бляшка (в этом случает от начала изменений на внутренней поверхности сосудов и до самого инсульта могут пройти месяцы).
Такое течение событий характерно для ишемического инсульта. А резкое повышение артериального давления, особенно у людей с длительным стажем гипертонической болезни, чаще приводит к разрыву артерий и возникновению геморрагического инсульта.
Важно! Гипертоническая болезнь сопровождается перепадами артериального давления от очень высоких до нормальных или даже низких цифр. Это приводит к развитию атрофических процессов в стенках сосудов, их ослаблению и снижению эластичности и прочности.
Геморрагический инсульт характеризуется быстрым нарастанием симптоматики, проявления такого состояния тяжелее переносятся пациентами, поэтому уровень летальности, по сравнению с ишемическим инсультом значительно выше. Излившаяся в ткани мозга или под его оболочки кровь приводит к сдавлению структур мозга, их смещению в полости черепа.
Факторы риска по развитию инсульта
Выделяют две группы факторов риска возникновения инсульта. Первая группа – это те причины, на которые человек повлиять не может. К ним относится:
- возраст старше 55-60 лет,
- наследственная предрасположенность к болезням сосудов либо перенесенный инсульт у близких родственников,
- врожденные аномалии развития сосудов мозга и болезни свертывающей системы крови, передающиеся по наследству.
А также врачи определили перечень так называемых управляемых причин. К ним относятся особенности образа жизни пациента, на которые он в силах повлиять. Более того, изменив свои привычки в здоровую сторону, есть шанс повлиять и на врожденные предрасполагающие факторы. Повышает риск возникновения инсульта:
- отсутствие регулярных дозированных физических нагрузок, пассивный образ жизни,
- несбалансированное питание с низким содержанием витаминов, микроэлементов, клетчатки и высоким уровнем балластных веществ, рафинированных жиров, сахара и холестерина,
- вредные привычки в виде злоупотребления алкогольными напитками и табакокурение, в том числе и пассивное курение,
- сахарный диабет, особенно его неконтролируемое течение,
- гипертоническая болезнь, постоянно высокое артериальное давление, отсутствие адекватной антигипертензивной терапии,
- атеросклероз брахицефальных артерий,
- самовольное назначение и некорректный прием гормональных препаратов, в частности, оральных контрацептивов.
Клинические проявления инсульта головного мозга
Из множества признаков инсульта мозга врачи выделяют несколько ярких симптомов, которые следует знать людям, относящимися в группу риска по развитию этого заболевания.
- постоянная головная боль,
- ощущение сильного сердцебиения и перебоев в работе сердца,
- резкая потеря сознания,
- слабость в мышцах, чаще односторонняя,
- потеря равновесия в следствии того, что прекращается кровоснабжения мозжечка,
- снижение тактильной, болевой и температурной чувствительности в одной из половин тела,
- ассиметричная улыбка, один из уголков рта опущен,
- замедленная речь и мыслительные процессы, человеку трудно сконцентрироваться и дать ответ на поставленный вопрос,
- заторможенность движений,
- тошнота и рвота,
- сухость во рту,
- резкая бледность или наоборот, покраснение лица,
- перепады настроения и нестабильность эмоционального фона.
Интересно! Помимо эпизодов повышения артериального давления, инсульту могут предшествовать депрессии и сильные стрессы, например, какое-либо эмоциональное потрясение.
Диагностика
Чтобы подтвердить или опровергнуть то, что причиной тошноты и рвоты стал именно инсульт, лучше обратиться к врачу, который проведет дифференциальную диагностику с заболеваниями желудочно-кишечного тракта, отравлениями, тепловым ударом и другими болезням, сопровождающимися рвотой.
Но в реальной жизни далеко не всегда врач находится в пределах минутной доступности, а диагностика инсульта должна проводиться в кратчайшие сроки для проведения специального лечения, чтобы площадь повреждения мозговой ткани была минимальной. Поэтому существует быстрый тест, который может провести любой человек, независимо от наличия медицинского образования. Нужно попросить пострадавшего:
- улыбнуться – улыбка при инсульте ассиметрична,
- показать язык – кончик языка отклонится вправо или влево,
- повторить фразу – пострадавший не в состоянии сделать это, он будет переставлять слова, путать буквы в них,
- поднять обе руки вверх – одна из рук будет отставать от конечности на здоровой стороне,
- прижать подбородок к груди – это действие вызовет серьезные затруднения у пациента.

Если большинство показателей этого теста у пациента положительно, значит, тошнота и рвота действительно является симптомом инсульта головного мозга.
Обратите внимание! Если симптомы инсульта продолжались на протяжении суток и сопровождались двигательными и мыслительными нарушениями, то есть вероятность, что это был микроинсульт или транзиторная ишемическая атака. Следует обязательно обратиться за помощью к врачу.
Комплекс диагностических мероприятий инсульта в лечебном учреждении включает в себя беседу с врачом, общий осмотр, оценку неврологического статуса. Официальная медицина предлагает специальные инструментальные методы, которые включают в себя:
- компьютерную томографию мозга, в том числе и магнитно-резонансную,
- ультразвуковую допплерографию артерий шеи,
- электроэнцефалографию.
Первая помощь при рвоте
При возникновении рвоты у человека с симптомами инсульта необходимо срочно вызвать бригаду скорой медицинской помощи с описанием ситуации и четким указанием места расположения пострадавшего. До приезда медицинских работников ни в коем случае нельзя оставлять человека одного. Если он без сознания, то нужно ослабить воротник рубашки, горловину свитера и уложить его в устойчивое положение на боку. Оно убережет и взрослого и ребенка от аспирации рвотных масс с желчью и желудочным соком.
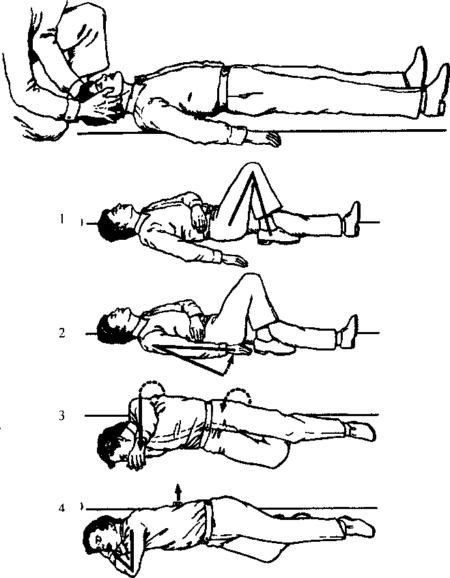
Если происшествие случилось в помещении, то необходимо открыть окна и двери, чтобы дать доступ свежему воздуху.
Важно быть внимательными по отношению к родным и близким, особенно пожилого возраста для распознания тревожных симптомов, таких как тошнота и рвота при инсульте, дабы предупредить развитие этого тяжелого заболевания мозга.
Видео по теме статьи:
Загрузка…
Источник
 КТ головного мозга — геморрагический инсульт
КТ головного мозга — геморрагический инсульт
Что такое кровоизлияние в мозг (геморрагический инсульт)? Это разрыв сосудов внутри тканей головного мозга. Развивается по причине разрыва пораженной артериосклерозом артерии, стенки которой ослабевают на фоне хронической гипертонии. Последствия кровоизлияния обычно тяжелее, чем после ишемии.
Геморрагический инсульт
Кровоизлияние в головной мозг и его оболочки происходит при разрыве аневризмы или ослабленного сосуда. Состояние сопровождается внезапным нарушением функции мозга. Излившаяся кровь создает отек и давление, которое повреждает нейроны. На кровоизлияние в мозг приходится около 15% всех случаев острых нарушений церебрального кровоснабжения.
Причины геморрагического инсульта
К общим причинам инсульта относится курение, ожирение, питание с высоким содержанием трансжиров и сахара. В редких случаях инсульты вызваны приемом симпатомиметических препаратов (кокаин), а еще реже — врожденными аневризмами, разновидность артериовенозной или сосудистой мальформации, травмой, первичной опухолью мозга, передозировкой антикоагулянтами, внутричерепной артериальной диссекции, васкулитами.
У 20-40% пациентов с ишемическим инфарктом на протяжении недели после первого приступа наблюдается геморрагическая трансформация — пропитывание зоны ишемии кровью.
Субарахноидальное кровоизлияние возникает между паутинной и мягкой мозговой оболочкой. В 85% случаев причиной становится врожденная ягодная аневризма. Различают отдельный вид травматического субарахноидального кровоизлияния. Аневризматическое кровотечение может произойти в любом возрасте, но чаще всего фиксируется после 40 лет. К менее распространенным причинам относятся артериовенозные мальформации и нарушения свертываемости крови.
Риск геморрагического инсульта головного мозга повышается при участии следующих факторов:
- возраст после 55-60 лет;
- гипертония (до 60% случаев);
- инсульты в анамнезе;
- злоупотребление алкоголем и наркотическими веществами.
Развивается инсульт с кровоизлиянием на фоне гипертонии, церебрального амилоидоза, коагулопатии, терапии антикоагулянтами, тромболитическими средства после инфаркта миокарда, артериовенозные мальформации, васкулиты, опухоли.
Механизм развития геморрагического инсульта
Разобраться, что такое геморрагический инсульт, поможет изучение механизмов его развития. Кровь в результате внутримозгового кровоизлияния накапливается в виде гематомы, которая сжимать соседние ткани мозга, вызывая дисфункцию нейронов. Большие сгустки увеличивают внутричерепное давление. Давление супратенториальных гематом и последующего отека мозга провоцирует грыжи – сдавление ствола мозга и вторичные кровоизлияния в области моста.
Кровоизлияние, которое нарушает целостность желудочков мозга, вызывает острую гидроцефалию. Мозжечковые гематомы способны заблокировать четвертый, нарушить функция ствола. При диаметре более 3 см провоцируют грыжи.
Грыжи, кровоизлияния в субкортикальный мозг и желудочки, острая гидроцефалия и давление на ствол мозга – причины потери сознания, комы и смерти.
Скопление крови в субарахноидальном пространстве вызывает химический менингит, который повышает внутричерепное давление на протяжении нескольких дней или недель. Вторичный вазоспазм вызывает очаговую ишемию головного мозга. У 25% пациентов развиваются признаки транзиторной ишемической атаки или ишемического инсульта. При большом отеке мозга риск спазма сосудов максимален на протяжении 72 часов до 10 дней. Возможно развитие вторичной острой гидроцефалии, иногда происходит повторное кровотечение на протяжении недели.

Образование гематом происходит почти в 40% случаев, сопровождается стойким неврологическим дефицитом. Аневризмы передней соединительной артерии приводят к гематомам в лобной доле, перикаллезной артерии – в мозолистом теле, поясной извилине. При аневризмах внутренней сонной артерии гематомой поражаются базальные ганглии и средний отдел височной кости, а средней мозговой – височная часть и сильвиева борозда. Осложнения возникают в случаях с прорывом гематомы. Почти 26% разрывов аневризм заканчиваются кровоизлиянием в желудочки головного мозга, особенно при локализации в передней соединительной артерии.
Классификация внутримозгового кровотечения
Виды геморрагического инсульта зависят от расположения. Паренхиматозное кровоизлияние происходит в мозговые ткани, внутрижелудочковое – в систему желудочков, различают субдуральную и эпидуральную локализацию – кровь скапливается над и под твердой мозговой оболочкой. Субарахноидальные кровотечения происходят между арахноидальной и мягкой оболочками. Первые и последние виды кровоизлияний в мозг наиболее распространены.
Внутримозговое кровоизлияние
Кровоизлияние в мозг – это кровотечение из поврежденного сосуда в паренхиму мозга, приводящее к гибели клеток. Симптомы возникают почти всегда во время бодрствования: внезапно или нарастают постепенно. Обычно перечисленные клинические проявления ухудшаются на протяжении 30-90 минут:
- внезапная слабость;
- паралич, онемение в любой части тела;
- проблемы с речью;
- нарушения движения глаз;
- рвота;
- нарушение ходьбы;
- нерегулярное дыхание;
- потеря сознания, сопор, кома.
Кровоизлияние в головной мозг составляет около 10% всех инсультов, но имеет гораздо более высокий процент смертей. Почти половина больных с обширным кровотечением умирают в течение нескольких дней. Большинству выживших не удается восстановить все утраченные функции мозга. После 60 лет внутримозговое кровоизлияние встречается чаще субарахноидального.

Субарахноидальное кровоизлияние
Субарахноидальное кровоизлияние – это заполнение пространства между паутинной и мягко мозговой оболочкой. Скопление крови усиливает давление на мозговые ткани, что приводит к головной боли. Чаще всего кровоизлияние происходит из-за аневризмы. Почти в 50% случаев данный тип инсультов приводит к летальному исходу на протяжении четырех недель, а выжившие сталкиваются с тяжелыми нарушениями. Субарахноидальное кровоизлияние чаще происходит у женщин. Риск возрастает при курении, злоупотреблении алкоголем, а также на фоне гипертонии.
На субарахноидальные кровоизлияния приходится 15% всех инсультов и почти четверть смертей в результате. Почти в 75-80% случаев причиной становится разрыв аневризмы в круге Виллиса или его артериальных ветвях. В 10% случаев состояние развивается из-за артериовенозной мальформации.
Основные признаки кровоизлияния в субарахноидальное пространство:
- внезапная и сильная головная боль;
- боль в лице и области глаз;
- двоение в глазах;
- нарушение периферического зрения.
Без восстановления кровеносного сосуда кровотечение продолжается еще 14 дней у каждого пятого выжившего пациента. Без хирургического вмешательства в 50% случаев возникают рецидивы в течение полугода.
Клиническая картина
При внутримозговых кровотечениях чаще, чем при ишемии головного мозга, наблюдаются головная боль, изменение психического состояния, судороги, тошнота и рвота, выраженная гипертензия. Из-за смещения структурной мозга гематомой чаще возникает кома при геморрагическом инсульте. Но клинических признаков недостаточно для дифференциации вида инсульта.
Симптомы кровоизлияния в мозг в зависимости от места их локализации
К общемозговым признакам кровоизлияния в мозг относится тошнота, рвота, головная боль, нарушение уровня сознания – признаки повышения внутричерепного давления. Судороги больше характерны для геморрагического инсульта и встречаются в 28% случаев на протяжении первых 24 часов. При кортикальных кровотечениях теряется память, снижается интеллект.
При повреждении скорлупы возникают грубые нарушения сознания, плегия руки и ноги на стороне, противоположной пораженному полушарию, нарушение чувствительности. Если повредилось доминантное левое полушарие развивается афазия. При кровоизлиянии в правое полушарие пациент не осознает тяжести болезни (анозогнозия), игнорирует здоровую правую сторону тела и пространство (гемиагнозии или ниглект).
При разрыве артерии в таламусе существует повышенный риск комы и вклинения в ствол мозга отечных тканей. При таламических поражениях нарушается чувствительность, появляется косоглазие, ограничиваются поля зрения.
При поражении мозжечка возникает головокружение, рвота, нарушение походки и невозможность удержать вертикальное положение, нескоординированность движений, парез мышц глаза. Существует риск сдавления ствола мозга.
Левая сторона
Очаговые симптомы или неврологический дефицит зависит от поражения конкретной области мозга. При левостороннем геморрагическом инсульте проявляются следующие симптомы:
- гемипарез правой стороны тела;
- нарушение чувствительности в правой руке или ноге;
- доминирование левого глаза;
- ограничение правого поля зрения;
- афазия;
- ниглект (нетипично для поражения левого полушария).
Характерно нарушение логического мышления и нарушение психического состояния.
Правая сторона
Правосторонний геморрагический инсульт – это поражение недоминантного полушария, приводящее к следующим симптомам:
- нарушение мышц левого глаза;
- снижение слуха;
- нарушение пространственного восприятия левой стороны (положение конечности);
- депрессии или агрессия;
- плохое восприятие цвета.
Правостороннее поражение возникает почти в 60% случаев, сопровождается опусканием левого уголка рта и глаза.
Диагностика и дифференциальная диагностика
Геморрагический инсульт развивается бурно на фоне физической активности или стресса. Возможны предупреждающие признаки кровоизлияния в виде головной боли и приливов крови к лицу. Для геморрагического инсульта характерна длительная кома, увеличение температуры и артериального давления, хрипы, отсутствие реакции зрачка. Быстро нарушается тонус мышц, иногда рано возникают контрактуры – повышение рефлексов.
У больного открывается рвота, нарушения мочеиспускания, движений глазных яблок. Анализ крови выявляет повышение лейкоцитов, а в моче – эритроциты, белок и глюкозу.
Эпидуральное кровоизлияние характерно больше при черепно-мозговых травмах, но кровь в ликворе определяется при субарахноидальном кровоизлиянии в любом случае. Ее появление указывает на поражении мозжечка и моста при геморрагическом инсульте.
Для диагностики субарахноидального кровоизлияния используют шкалу HUNT, в которой определяют по признакам степень повреждений от 0 до 5. Увеличение степени поражений коррелирует с нарастанием менингеальной и общемозговой симптоматики: головной боли, ригидности затылочных мышц, нарушений сознания, ступора, вегетативных расстройств вплоть до комы и агонии.
Компьютерная томография головного мозга
Подтверждение диагноза возможно только с помощью визуальных методов:
- компьютерная томография определяет размеры кровоизлияния, как в субарахноидальном пространстве, так и в паренхиме. Метод выявляет отек тканей, кровоизлияние в желудочки и гидроцефалию;
- магнитно-резонансная томография необходима при выявлении гематом малого размера в структурах заднего мозга (мост, продолговатый мозг), артериовенозных мальформаций без применения контраста в отличие от КТ.
Геморрагический инсульт на КТ в первые часы визуализируется с помощью плотного сгустка.
Осложнение внутримозгового кровоизлияния
Произошедшее кровоизлияние головного мозга означает, что на протяжении двух недель будут возникать последствия гематомы. Основные осложнения геморрагического инсульта – отек мозга, сдавление ствола мозга и спазм сосудов.
Признаком отека считается нарушение сознание: большой чаще находится в бессознательном состоянии, впадает в ступор, кому. Для коррекции отека используют осмотические диуретики.
Спазм сосудов развивается на протяжении недели после кровоизлияния из-за выброса серотонина и других веществ. Он проявляется нарастанием сонливости, нарушений зрения, речи, логики. Используют антагонисты кальция для уменьшения сосудистого спазма.
При кровоизлияниях в желудочки мозга происходит их растяжение и ишемия окружающих тканей. Некроз развивается в ганглиях гипоталамуса, клетках хвостатого ядра и таламуса. Происходит отмирание ядер черепных нервов — подъязычного и блуждающего. Выжившие пациенты не способны говорить, глотать.
Первая помощь
Первая помощь заключается в том, чтобы скорее вызвать скорую помощь и транспортировать пострадавшего в больницу. До приезда врачей уложить больного, приподнимая голову выше ног. При рвоте повернуть голову набок. Обеспечить приток свежего воздуха, расстегнуть тесную одежду. Положить под язык глицин, если он есть в наличии, измерить артериальное давление и сообщить его врачу скорой помощи.
Лечебные мероприятия
Лечение пациентов с острым кровоизлиянием головного мозга строится на жизнеобеспечении организма, снижении кровотечения, судорожных припадков, артериального и внутричерепного давления. При неотложной помощи используется три вида препаратов: противосудорожные, антигипертензивные, осмотические диуретики.
Терапию начинается со стабилизации жизненных показателей. Выполняют эндотрахеальную интубацию для пациентов в коме, используют искусственную вентиляция легких. При подозрении на высокое внутричерепное давление проводят гипервентиляцию.
Консервативное лечение
Артериальное давление снижают до безопасных цифр – в диапазоне от 170 до 130 мм рт.ст. для диастолического и 120 до 185 мм рт. ст. для систолического. Это позволит избежать вазоспазма.
Артериальное давление удерживают с помощью бета-блокаторов, антагонистов кальция, ингибиторов АПФ. Против эпилептических приступов используют фенобарбитал, а при эмоциональных проявлениях – диазепам.
Для остановки кровотечения и укрепления стенок сосудов вводят этамзилат, антипротеазные препараты, глюконат кальция, рутин, аскорбиновую кислоту. Используется терапия для предотвращения тромбоза гамма-аминокапроновой кислотой и коллоидного раствора декстрана для лучшей микроциркуляции головного мозга.
Нейрохирургическое вмешательство
Геморрагический инсульт и кровоизлиянии в оболочки мозга требуют операции, как основного вида лечения. Сохранение гематомы в мозжечке, таламусе и височное доле моет привести к смерти, потому удаление гематом там, где это возможно – обязательно. Операцию проводят первые 24-48 часов, если кровоизлияние произошло из-за разрыва аневризмы. Сосуд клиппируют, ушивают мышцей или проводят окклюзию внутренней сонной артерии внутри черепа. Операция позволяет быстро уменьшить размер гематомы, отека мозга и риск вклинения.
Реабилитация и уход за больным
Больной находится в отделении интенсивной терапии до стабилизации показателей гемодинамики. В современной практике делается упор на раннюю вертикализацию пациентов, даже тех, которые являются интубированными. Для чего используются специальные кровати.
Уход заключается в предотвращении отека мозга для чего приподнимается головной конец кровати. Используются противопролежневые укладки с помощью подушек, помещаемых в наиболее уязвимые места. Медсестра постоянно меняет положение тела больного, используются методы позиционирования для профилактики контрактуры.
Реабилитацию начинают с 5-7 дня в зависимости от состояния пациента и тяжести нарушений, и она продолжается длительное время. После отделения интенсивной терапии и неврологического стационара больного предпочтительнее отправить в реабилитационный центр, где обучают одеваться, умываться, принимать пищу. Там же работает психолог, эрготерапевт, физиотерапевт.
