После химиотерапии рвота и нет аппетита что делать
01.01.2017 20:09:41
157642
Ни вы, ни ваш лечащий врач не можете точно предсказать, как химиотерапия повлияет на ваш аппетит. Возможно, вы продолжите наслаждаться приготовлением и приемом пищи и сохраните нормальный аппетит. Но также у вас могут настать дни, когда вы не будете чувствовать вкус пищи, запах еды будет вызывать отвращение или аппетит полностью пропадет.
Что делать в таких ситуациях и как справиться с изменяющимися потребностями вашего организма, мы расскажем в этой статье.
Правильное питание после химиотерапии должно быть полноценным и сбалансированным по поступлению белков, жиров, углеводов и микроэлементов. Это важно для того, чтобы восстановительные процессы и способность противостоять различным инфекционным агентам у организма сохранялись. Диета должна преследовать цель уменьшить неблагоприятное воздействие противоопухолевого лечения на организм.
Каким должно быть питание после химиотерапии? Что делать, если нет аппетита после химиотерапии? Как его вернуть?
Во время курсов химиотерапии одной из основных проблем является снижение и полная потеря аппетита. При проведении химиотерапии современными препаратами снижение массы тела на 1-2 кг считается нормой. Снижение аппетита после химиотерапии может наблюдаться с первого дня ее проведения и в течение нескольких дней по ее окончании. Прием пищи должен осуществляться при появлении минимального аппетита, даже если время завтрака, обеда или ужина еще не пришло.
Если после химиотерапии пропал аппетит, нужно употреблять высококалорийные продукты с большим количеством питательных веществ. Принимать такую пищу следует маленькими порциями (при отсутствии противопоказаний со стороны желудочно-кишечного тракта). К ним относятся икра рыбы, соленая рыба, орехи, мед, взбитые сливки, мороженое, шоколад и другие. При этом пища не должна быть сильно жирной, так как будет появляться быстро чувство насыщения и тошноты, возможно диареи. Пища должна вызывать аппетит, а не отвращение.

Большое внимание следует уделить специям. Любые, даже самые простые блюда приобретают с правильным использованием специй пикантный вкус. Различные специи, ароматические растения (петрушка, укроп, кинза, базилик (в свежем и сухом виде), а также имбирь, мята, цедра лимона) способствуют выделению желудочного сока и таким образом повышению аппетита и приятному приему пищи.
Если нет противопоказаний со стороны желудочно-кишечного тракта, также повышению аппетита после химиотерапии способствуют различные маринованные овощи, перец, горчица, соленая сельдь, копченая красная рыба, употребление в пищу небольшого количества винного или яблочного уксуса. Даже при отсутствии противопоказаний перечисленные продукты следует употреблять небольшими порциями и пробовать исключительно в моноварианте.
Как питаться при диарее после химиотерапии?
При появлении такой проблемы, как диарея после химиотерапии, необходимо выбирать легко усваиваемые продукты с целью пощадить слизистую оболочку кишечника. При этом диета и питьевой режим должны быть направлены на восстановление водно-минерального обмена. Продукты должны проходить определенную термическую обработку — варка, тушение, паровая обработка, запекание в духовом шкафу.
Во время диареи после химиотерапии необходимо исключить следующие продукты: хлеб грубого помола, свежие ягоды, свежие овощи (помидоры, огурцы, редис, редька и т.д.), бобовые, цельное молоко и кисломолочные продукты, грибы, различные виды солений, кондитерские изделия (торты, пирожные, кремы), чеснок, лук.
Что нужно есть при диарее после химиотерапии: к рекомендуемым продуктам относятся паровые и запеченные котлеты, рулеты, тефтели, суфле из нежирных сортов мяса (куриная грудка, индейка, телятина, белая рыба), рисовый суп, рисовая каша, паровой омлет, банан, кисели.


Каким должно быть питание после химиотерапии, если возникла тошнота и рвота?
Тошнота и рвота при химиотерапии является следующей проблемой, с которой сталкивается пациент. Для облегчения состояния пациента лечащий врач обычно назначает прием противорвотных препаратов.
Существует ряд рекомендаций по питанию после химиотерапии, которые могут позволить избежать явления тошноты и рвоты. Помимо режима дробного питания маленькими порциями и методом «пробы продукта» (смотреть за собственной реакцией на прием определенного продукта), перед приемом пищи можно попробовать пососать лед, замороженный лимон. Натощак можно в первый прием пищи употреблять сухие продукты — сушки, галеты, тосты и т.д. Избегайте продуктов с сильным запахом, исключите из своего рациона излишне соленую или сладкую пищу. Максимально старайтесь не допускать переедания и приема воды во время еды. Некоторым пациентам снизить тошноту после химиотерапии помогают соленые огурцы или помидоры.
Также следует уделить особое внимание водному режиму с целью снижения токсического воздействия химиотерапии на организм. Очень важно в этот период употреблять жидкости не менее 2-х литров в сутки, сюда включены вода (негазированная), различные компоты, отвары из сухофруктов и шиповника, морс, некрепкие чаи, нежирные бульоны.

Что делать, если после химиотерапии у пищи изменился вкус?
Если после химиотерапии у пищи появились вкусовые изменения, то, возможно, в этой ситуации сработает определенный режим приема пищи. Питание должно быть дробным — 5-6 раз в сутки, а не при появлении голода. Но помните, что эти моменты индивидуальны, здесь лучше проконсультироваться с гастроэнтерологом-нутрициологом или лечащим врачом.
Некоторые химиопрепараты вызывают появление неприятного металлического вкуса во рту. В таких случаях рекомендуется использовать пластмассовые приборы: вилки и ложки. Пластмассовые приборы будут снижать эффект неприятного металлического привкуса. До приема пищи и во время него не следует пить жидкость, чтобы не заполнять объемом желудок.
Как питаться, если появилось отвращение от еды после химиотерапии?
Если возникло ощущение отвращения от еды после химиотерапии, то перед приемом пищи нужно больше двигаться. Например, можно немного погулять (помогает в качестве повышения аппетита). Прием пищи можно попробовать осуществлять в непривычных для себя условиях. Перед приемом пищи можно съесть кусочек свежего лимона или выпить стакан кислого сока (микс апельсина и лимона, без грейпфрута).
Разнообразьте питание, начните употреблять продукты, которые до лечения вы употребляли в меньшем объеме или не ели вообще. Иногда пациентам помогает не есть в одиночестве. Прием пищи в компании, за непринужденным разговором может отвлечь от неприятных ощущений.



Что употреблять и исключить из еды, если после химиотерапии появились запоры?
Если после химиотерапии появились запоры, то необходимо исключить из рациона следующие продукты: острые, соленые, жареные блюда, различные копчености, закусочные консервы, жирные сорта мяса и рыбы, овощи, богатые эфирными маслами и грубой клетчаткой (лук, чеснок, редис, редька, репа, шпинат, перец и др.), грибы, тугоплавкие жиры животного происхождения (свиное сало, внутренний жир, бараний жир и др.), маргарин, кулинарные жиры, очень холодные блюда и напитки.
В этот период для нормализации работы кишечника следует увеличить прием пищевых волокон (из овощей — кабачок, баклажан, тыква, цветная капуста, брокколи, морковь, свекла; из фруктов — яблоко, персик, цитрусовые, киви, виноград, манго), грубоволокнистой клетчатки (сюда относят цельнозерновой хлеб, каши (овсяная, льняная, гречневая и т.д., кроме рисовой и кукурузной!). При отсутствии эффекта от диетотерапии, необходимо проконсультироваться с лечащим врачом с целью назначения медикаментозной терапии (например, препарат Дюфалак).
Можно (и нужно ли) принимать БАДы и витамины после химиотерапии для улучшения аппетита и общего самочувствия?
Для улучшения общего самочувствия во время проведения курсов химиотерапии нужно параллельно проводить инфузионную симптоматическую (дезинтоксикационную, противорвотную и т.д.) терапию, а не заниматься самолечением. О назначении витаминов бытует много мнений. На сегодняшний день, нет никаких доказательств того, что витамины способствуют излечению рака. Более того, витамины по-разному могут взаимодействовать с химиопрепаратами.


Витамин В6 и К
Прием витамина B6 (фолиевой кислоты) при лечении рака — дело рискованное, так как есть крайне противоречивые данные о пользе этого вещества. В одних исследованиях говорится, что фолиевая кислота помогает справиться с болезнью, в других — что она способствует росту опухоли. В любом случае высокие дозы фолиевой кислоты могут взаимодействовать с метотрексатом и другими подобными химиопрепаратами, поэтому витамин B6 лучше принимать, только по назначению лечащего врача.
С витамином K похожая ситуация: он показал эффективность на клеточных культурах и животных в замедлении роста раковых клеток, однако исследования на людях не проводились.
Витамин С
Витамин C, как и другие витамины, не доказал свою эффективность при лечении рака, однако, в некоторых случаях, может улучшать качество жизни онкологических больных. Внутривенное введение витамина C пациенткам с раком молочной железы и раком яичников улучшало их общее состояние на фоне химиотерапии или лучевой терапии. А вот при лечении миелоидного лейкоза, рефрактерного колоректального рака и меланомы, химиопрепараты в сочетании с витамином C давали серьезные побочные эффекты и ухудшали течение болезни. Также есть сведения, что витамин C может взаимодействовать с бортезомибом и снижать его эффективность. Кроме того, высокие дозы витамина C не следует принимать людям с хроническими заболеваниями почек: это может привести к мочекаменной болезни или почечной недостаточности.
Витамины E и D3
В нескольких исследованиях было установлено, что прием витамина E в высоких дозах недостоверно снижает риск развития колоректального рака, но при этом достоверно повышаются шансы заболеть раком мочевого пузыря, раком желудка и раком предстательной железы. Лучевая терапия и параллельный приём витамина E и бета-каротина повышает смертность от опухолей головы и шеи. Врачи также считают, что антиоксиданты могут взаимодействовать с химиопрепаратами и ухудшать эффект лучевой терапии. При исследовании витамина D3, не было замечено улучшения действия химиопрепаратов при лечении опухолей предстательной железы, но был отмечен незначительный спад в темпах роста ПСА у наблюдаемых пациентов, принимавших витамин D3.
В заключении хотим подчеркнуть – не занимайтесь самолечением, а при появлении любых симптомов, вызывающих беспокойство, обращайтесь к лечащему врачу или (по вопросам питания или нормализации работы желудочно-кишечного тракта) к гастроэнтерологу-нутрициологу.
Подпишитесь на нашу еженедельную рассылку
Источник
Ухудшают качество жизни. Тошнота и рвота при химиотерапии возникают у 80% пациенток, проходящих курсы лечения рака молочной железы: почему возникает осложнение, и что можно сделать для предупреждения неприятных реакций на лекарства.
Тошнота и рвота при химиотерапии: каковы причины
Редко, кто из онкопациентов не сталкивался с этими проблемами. Тошнота и рвота при химиотерапии беспокоит значительную часть людей, получающих противораковое лекарственное лечение (по статистике до 80-90%). Выделяют следующие основные причины:
· Токсическое действие препаратов;
· Имеющиеся исходно или вновь возникшие расстройства в желудочно-кишечном тракте;
· Обменные нарушения (чаще всего связанные с повышением сахара в крови, высоким уровне кальция и снижение натрия в крови);
· Применение сильных обезболивающих препаратов;
· Выраженные психоэмоциональные нарушения, связанные с уверенностью в том, что это обязательно будет;
· Сопутствующие тяжелые заболевания печени и почек.
Перед началом лечения необходимо оценить факторы риска:
· Возраст (у молодых чаще, чем у пациентов старше 50 лет);
· Пол (женщины страдают сильнее, чем мужчины);
· Психоэмоциональная лабильность (чем больше эмоций, тем хуже);
· Переносимость лекарств в прошлом (если раньше были эпизоды рвотной реакции на любые лекарства, то на фоне цитостатиков тоже будут);
· Употребление спиртных напитков (алкоголики лучше переносят химиотерапию, чем трезвенники).
А подавляющем большинстве случаев тошнота и рвота при химиотерапии – это следствие лекарственной терапии. Часть цитостатиков обладает выраженным влиянием на рвотный рефлекс, часть – низким, но чаще всего для получения оптимального эффекта от химиотерапии приходится использовать комбинации препаратов, что в любом случае оказывает негативное токсическое влияние на онкопациентов.
Виды и степени тяжести
Выделяют 4 вида тошноты и рвоты при химиотерапии:
1. Острая (в первые сутки после начала лечения);
2. Отсроченная (через 2-6 дней после курса, в 2 раза чаще у пациентов с острой рвотой);
3. Психогенная (за несколько часов до введения препаратов);
4. Рефрактерная (не поддающаяся лечению).
Порочный круг. Сразу после первого курса химии, затем через пару-тройку суток снова. На этом фоне возникает страх и ожидание неминуемого возвращения рвотных позывов. И все повторяется с новым курсом терапии.
Выделяют 4 степеней тяжести тошноты и рвоты при химиотерапии:
1. Умеренное снижение аппетита, однократная рвота в сутки;
2. Выраженное снижение аппетита, до 5 рвотных эпизодов в день;
3. Отказ от пищи, рвота 6 и более раз;
4. Состояние, требующее проведение интенсивной терапии из-за выраженных нарушений обмена и катастрофической утраты жидкости.
Психогенный фактор тошноты и рвоты при химиотерапии: у 30% онкопациентов к 4 курсу лекарственного лечения формируется условный рефлекс в виде рвотных позывов.
Принципы терапии
Еще совсем недавно выбор противорвотных средств был невелик. В последнее десятилетие появились новые эффективные препараты. Сейчас можно и нужно проводить профилактику тошноты и рвоты при химиотерапии, используя следующие принципы:
· Обязательное включение в схемы терапии противорвотных препаратов с первого курса химии;
· Предварительная оценка всех факторов риска, в том числе, предполагаемого влияния комплекса цитостатиков на организм человека;
· Введение противорвотных средств до начала цитостатиков (в адекватных дозах и комплексно);
· Обязательное продолжение противорвотного лечения после завершения очередного курса ХТ.
Все цитостатические препараты в зависимости от влияния на рвотный рефлекс разделены 4 группы, поэтому можно предположить, каким будет негативное влияние на организм пациентки. И загодя использовать лекарства для предотвращения осложнений лекарственной терапии.
Противорвотные средства помогут справиться с острой и отсроченной рвотой. Психогенные проблемы надо лечить седативными препаратами. И самое сложное, когда возникает рефрактерная тошнота и рвота при химиотерапии, которая может быть связана с проблемами совсем другого характера (желудочно-кишечный тракт, печень, почки).
Статья опубликована на сайте parashistay.ru
Источник
Ощущение тошноты – один из побочных эффектов проведения химиотерапевтических процедур у большинства онкобольных. Тошнота после химиотерапии вызывает рвоту и отвращение к пище, ведет к потере содержимого в желудке и кишечнике, провоцирует развитие истощения и других тяжелых состояний. Предотвращение тошноты – важная задача лечения больных раком, получающих сеансы химиотерапии. В настоящее время существует множество препаратов и методов, успешно решающих данную проблему.
Причины
Точных данных о том, почему возникает чувство тошноты после применения химиотерапевтических средств, нет. Предполагается, что наиболее вероятные причины данного расстройства следующие:
- Влияние отдельных видов препаратов на участки ЦНС или спинного мозга, вызывающих тошноту.
- Воздействие некоторых противораковых средств на выстилку ЖКТ, раздражая ее, и вызывая тошноту.
- Психологический фактор, при котором мозг запоминает предыдущее состояние после ранее проведенной химиотерапии.
- Побочный эффект химиотерапевтического препарата, который способен вызвать тошноту.
Факторы риска
Чувство тошноты после применения химиотерапии зависит от следующих факторов:
- Вида используемого химиотерапевтического средства. Некоторые препараты сильнее других способны вызывать данное ощущение.
- Частота и время применения химиотерапевтических сеансов: при коротком промежутке времени у организма меньше возможностей восстановиться от побочных симптомов перед следующей дозой лекарства.
- Метода введения лекарства в организм. Внутривенное введение вызывает ощущение более быстро, чем таблетка, так как в первом случае усвоение препарата занимает значительно меньшее время.
- Величина дозы. Большая доза препарата способна вызвать тошноту с большей вероятностью.
- Индивидуальные особенности организма. Все люди по-разному реагируют на применение одного и того же препарата.
Категории лиц, являющихся более уязвимыми
Существует категория пациентов, которые сильнее остальных чувствительны к появлению симптомов тошноты, это:
- Женщины в возрасте до 50 лет.
- Женщины, у которых ощущение проявлялось при беременности.
- Лица, имеющие слабый вестибулярный аппарат.
- Люди, склонные к приему спиртного.
- Пациенты, применявшие химиотерапию, у который проявлялся указанный побочный эффект.
- Люди с повышенным уровнем беспокойства.
Что предпринимать?
 Лучший способ борьбы с тошнотой – это предупредить ее появление до начала сеансов химиотерапии. Для этого проводится консультация с лечащим врачом с целью уточнения плана лечения, информации о лекарствах, которые будут применены, и их способности вызывать тошноту. После согласовываются меры противодействия неприятному ощущению и подбор необходимых для этого медицинских препаратов.
Лучший способ борьбы с тошнотой – это предупредить ее появление до начала сеансов химиотерапии. Для этого проводится консультация с лечащим врачом с целью уточнения плана лечения, информации о лекарствах, которые будут применены, и их способности вызывать тошноту. После согласовываются меры противодействия неприятному ощущению и подбор необходимых для этого медицинских препаратов.
Несмотря на наличие множества средств и способов лечения тошноты после химиотерапии, существуют и другие методы воздействия, оказывающие заметный положительный эффект. Так, квалифицированный психотерапевт способен научить применять ум и волю для борьбы с неприятным ощущением.
Применение различных техник психического воздействия способно расслабить, отвлечь внимание, помочь почувствовать контроль и избавиться от чувства беспомощности.
Как избавляться?
При возникновении после химиотерапии нежелательных побочных эффектов, в том числе и тошноты, нужно следовать определенным правилам:
- Ограничить дневное потребление пищи до умеренного количества.
- Принимать пищу через небольшие промежутки времени и не допускать голодания.
- Тосты, крекеры, и другие сухие зерновые продукты употреблять без жидкости, особенно с утра.
- Перед сеансом химиотерапии стараться исключить из рациона жирные и богатые углеводами продукты.
- После принятия пищи следует не ложиться в течение 2 часов. Отдыхать стараться сидя или в положении полулежа, приподняв голову.
- Обеспечить доступ свежего воздуха в помещение, особенно после принятия пищи.
- Стараться избегать сильных запахов.
- После сеанса расслабиться, можно слушать любимую музыку.
- При появлении тошноты стараться дышать через рот.
- Соблюдать гигиену полости рта и полоскать ротовую полость лимонной водой.
Коррекции питания
Хороший способ борьбы с тошнотой после химиотерапии – это питье воды. Можно сразу выпить стакан, но, если сразу столько осилить не удается, ее пьют нечасто маленькими глотками. Прием пищи должен осуществляться небольшими порциями, а из меню исключается вся тяжелая для пищеварения еда. Уменьшить ощущение можно при помощи следующих мероприятий:
- До завтрака съесть кусочек замороженного лимона, льда, или кислую сливу.
- Натощак употреблять сухарики, чипсы, сушки, печенье, тосты и другие сухие продукты.
- Избегать пищи с сильным запахом и специфическим привкусом.
- Исключить жирные и жареные блюда, молоко и молочные соусы.
- Не употреблять сильно сладкие, соленые и горячие блюда.
- Не пить жидкости в процессе приема пищи, чтобы не вызвать переполнения желудка. Жидкость можно пить после еды, используя холодные несладкие напитки.
- Стараться не готовить пищу самостоятельно.
При постоянном чувстве тошноты в рацион включают следующие продукты:
- Прозрачные куриный или овощной бульоны.
- Курицу без кожи в запеченном или вареном виде.
- Белый рис в виде крупы или хлопьев, овсянку, манную кашу.
- Макаронные изделия.
- Отварной картофель.
- Консервированные груши, персики, яблочное пюре.
- Щербет и фруктовое мороженое.
- Сухое печенье.
- Кисель и натуральные йогурты.
- Сек из клюквы и винограда.
- Бананы.
- Газированная вода.
Хорошее питание многим кажется странным способом борьбы с тошнотой после химиотерапии, но оно очень важно. Больному онкологией для улучшения самочувствия, поддержания сил, и препятствования потере веса необходима питательная еда. Правильно составленный рацион поможет противостоять инфекциям и ускорить выздоровление.
Медикаменты
Снизить чувство тошноты после курса химиотерапии можно при помощи следующих медицинских препаратов:
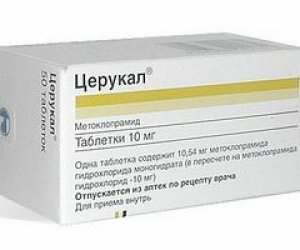
Церукал
Назначение: подавление рвотных позывов и нормализация тонуса органов ЖКТ;
Противопоказания: при индивидуальной непереносимости, бронхиальной астме, непроходимости и перфорации кишечника, кровотечениях в ЖКТ, эпилепсии, судорогах, пролактинзависимых опухолях;
Цена: 122-245 руб.

Реглан
Назначение: противорвотное средство, устраняет тошноту и рвоту любой этиологии;
Противопоказания: при кровотечениях в ЖКТ, перфорации желудка или кишечника, глаукоме, эпилепсии, передозировке нейролептиками, при подозрении на феохромоцитому, дискинезии мышц и рвоте при лечебных мероприятиях;
Цена: 140-135 руб.

Домперидон
Назначение: при тошноте различного происхождения, рвотных позывах, изжоге, метеоризме;
Противопоказания: индивидуальная непереносимость, кровотечения и перфорация в ЖКТ, пролактинома, период беременности и лактации, возраст до 1 года;
Цена: 95-176 руб.
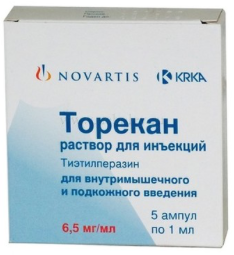
Торекан
Назначение: тошнота и рвотные позывы, вестибулярные нарушения, головокружение;
Противопоказания: индивидуальная непереносимость, острая глаукома, коматозные состояния, беременность и лактация, возраст до 15 лет;
Цена: 190-470 руб.

Компазин
Назначение: блокирование тошноты и рвотного рефлекса, применение при отдельных формах психотических заболеваний;
Противопоказания: поражения печени и почек, нарушения работы кроветворных органов, желче- и мочекаменная болезнь, бессознательное или коматозное состояние;
Цена: 130-235 руб
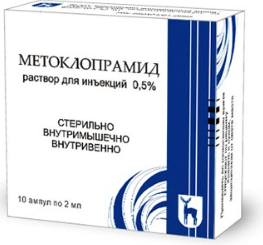
Метоклопрамид
Назначение: тошнота и рвота различного происхождения, в том числе после лучевой терапии и приема цитостатиков;
Противопоказания: повышенная чувствительность к препарату, кишечная непроходимость, перфорация кишечника или желудка, эпилепсия, болезнь Паркинсона, глаукома, кровотечения в ЖКТ, пролактинозависимые опухоли и возраст до 2 лет;
Цена: 23-85 руб.
Препараты от тошноты имеют различный механизм воздействия: некоторые влияют на определенные вещества в мозге, контролирующие рвоту, другие снимают отек участка мозга, отвечающего за чувство тошноты. Также применяются средства, замедляющие работу нервной системы.
Профилактика
Профилактические меры по предупреждению тошноты после химиотерапии заключаются в следующем:
- Предварительная консультация с врачом о характере воздействия химиотерапевтических препаратов и планирование минимизации возможных побочных эффектов, в том числе и тошноты.
- Применение правил питания перед процедурой и после нее, а также использование специальной диеты.
- Применение специальных препаратов и приемов, снижающих тошноту после химиотерапевтических процедур.
- Соблюдение режима сна и бодрствования, обеспечение максимального доступа свежего воздуха в помещение.
Не лишним также будет посмотреть следующее видео
Когда следует обращаться к врачу?
При появлении неприятных симптомов после окончания сеансов химиотерапии важно оповестить об этом медсестер или врача независимо от тяжести их проявления. Но в некоторых случаях тошнота и рвота не связана с применением химиотерапии, и тогда прибегают к помощи врача в следующих случаях:
- При продолжающихся приступах, несмотря на прием препаратов против тошноты.
- При чувстве тошноты, препятствующему приему пищи.
- При рвоте 4-5 раза в промежутке 24 часов.
- При наличии опухания и боли в животе.
 У многих людей, лечащих онкологические заболевания, наблюдается тошнота. Что делать при наступлении неприятного ощущения – один из наиболее актуальных вопросов у пациентов после проведения процедур. О наступлении тошноты и рвотных позывов больной должен поставить в известность лечащего врача, которые подберет препараты и назначит другие приемы, облегчающие симптомы, и способствующие более быстрому восстановлению после химиотерапевтического воздействия.
У многих людей, лечащих онкологические заболевания, наблюдается тошнота. Что делать при наступлении неприятного ощущения – один из наиболее актуальных вопросов у пациентов после проведения процедур. О наступлении тошноты и рвотных позывов больной должен поставить в известность лечащего врача, которые подберет препараты и назначит другие приемы, облегчающие симптомы, и способствующие более быстрому восстановлению после химиотерапевтического воздействия.
Источник
