Нехватка воздуха и рвота у ребенка
Главным вопросом заботливых родителей при появлении у ребенка рвоты – «как и чем устранить это неприятное явление?».
При этом важно знать, что рвота это только симптом заболевания и в любом случае для назначения правильного лечения необходимо определить причину:
- функциональный сбой пищеварения;
- заболевание;
- патологию нервной системы (психогенная рвота).
Для этого при появлении у ребенка рвоты нужно обязательно проконсультироваться с врачом – педиатром.
В дальнейшем специалист после сбора и анализа жалоб и анамнеза заболевания, в том числе и эпиданамнеза (при высокой вероятности возникновения кишечных или детских инфекций), а для уточнения диагноза, скорее всего, назначит дополнительные обследования или консультации узких специалистов (инфекциониста, детского хирурга, невролога).
Родителям нужно знать, что самолечение, особенно у маленьких детей, часто приводит к усугублению состояния ребенка, потере жидкости и солей, ослаблению организма крохи.
Любая терапия должна быть назначена специалистом, кроме этого врач определяет возможность лечения в домашних условиях и необходимость госпитализации.
Причины, симптомы заболевания, чем лечить ребенка
Чаще всего причиной повторяющейся рвоты у детей любого возраста являются кишечные инфекции бактериальной или вирусной этиологии:
- дизентерия;
- эшерихиоз;
- сальмонеллез;
- ротавирусная и энтеровирусная инфекция.
У маленьких детей рвоту могут вызывать и условно – патогенные микроорганизмы при их активном размножении и заселении кишечника (протей, клебсиелла, стафилококк, энтерококк), особенно при стойком обеднении положительной микрофлоры (лакто – и бифидобактерий) – дисбактериозе.
При кишечных инфекциях этот симптом сопровождается поносом и повышением температуры, но первым проявление болезни может быть частая рвота и стойкое нарушение самочувствия (слабость, недомогание).
Для правильного лечения в данном случае обязательно делаются посевы рвотных масс и кала на патогенную микрофлору и дезгруппу, а при возможности и вирусологическое обследование – для определения возбудителя и правильного выбора этиопатогенетической терапии (антибиотики и противовирусные средства).
Дополнительно назначаются:
- пробиотики;
- ферменты;
- сорбенты;
- симптоматическое лечение (жаропонижающие, антигистаминные препараты); дегидратационная терапия – оральная дегидратация или внутривенное введение солевых растворов и коллоидных средств;
- при выраженной рвоте назначаются противорвотные препараты (под наблюдением медработников).
Пищевые токсикоинфекции, отравления
Рвота при данном патологическом состоянии — это защитная реакция организма, возникающая при попадании в желудок токсических или ядовитых продуктов. Кроме этого рвота появляется или усиливается в связи с нарастающей интоксикацией при всасывании токсинов в кровоток.
Рвотные позывы возникают у ребенка сразу после попадания в желудок:
- накопившихся в продуктах питания токсинов;
- ядов;
- лекарственных препаратов;
- химических средств.
Возможно, появление рвоты через некоторое время после употребления в пищу некачественной или несвежих продуктов.
Кроме этого неприятного симптома у ребенка отмечается выраженная и нарастающая слабость, судороги, потеря сознания и другие отрицательные проявления.
Если есть даже минимальная вероятность отравления или токсикоинфекции необходимо срочно госпитализировать малыша в специализированное медицинское учреждение:
- проводиться незамедлительное промывание желудка с сорбентами или другими обезвреживающими веществами;
- вводиться антидот — специфический препарат, нейтрализующий патологическое действие яда, токсина, лекарственного средства;
- проводиться активная дезинтоксикационная терапия;
- симптоматическое лечение (препараты, повышающие артериальное давление, антиковульсанты, дезагреганты, гепатопротекторы).
Важно помнить, что в данном случае лечить ребенка в домашних условиях невозможно, даже если проявления отравления минимальны – малыш должен находиться под наблюдением специалистов, чтобы своевременно оказать ему помощь при появлении признаков отравления.
Детские инфекции или респираторные вирусные инфекции
При детских инфекциях рвота возникает на фоне выраженной интоксикации при тяжелом течении инфекционного заболевания (ветряная оспа, скарлатина, корь, краснуха).
Появлению этого неприятного симптома предшествуют типичные клинические проявления заболевания:
- высыпания на коже и слизистых;
- повышение температуры, часто до высоких цифр;
- насморк, покашливание;
- увеличение лимфатических узлов;
- слезотечение;
- светобоязнь;
- гнойная ангина.
Рвота при респираторных инфекциях часто возникает при сильном кашле с закашливаниями, особенно у маленьких детей при осложненном течении болезни:
- альвеолит;
- пневмония;
- обструктивный бронхит.
При этом заболевание сопровождается повышением температуры, насморком, капризностью, одышкой.
При тяжелом течении инфекционного процесса или осложнении вирусной инфекции ребенок должен постоянно находиться под наблюдением педиатра и/или инфекциониста, а дети до трех лет, особенно груднички, госпитализируются в стационар.
Лечение назначает лечащий врач в зависимости от основного заболевания (противовирусная, антибактериальная терапия, антигистаминные препараты, жаропонижающие средства) и уменьшение интоксикационного синдрома.
При сильном кашле применяются противокашлевые, муколитические и отхаркивающие лекарства.
Воспалительные заболевания пищеварительного тракта (гастрит, гастродуоденит, гепатит и другие патологии печени, желчного пузыря и поджелудочной железы).
Рвота при гастритах и гастродуоденитах вызвана стойким воспалением слизистой желудка.
Болезнь проявляется:
- болями в эпигастральной области;
- тошнотой;
- отрыжкой и изжогой;
- слабостью и головными болями;
- повторной рвотой при выраженном воспалительном процессе.
Подтверждение патологии проводится на основании эндоскопического исследования желудка.
Воспалительные заболевания пищеварительного тракта лечатся гастроэнтерологом.
Назначается комплексное лечение включающее:
- противовоспалительные средства;
- блокаторы секреторной активности;
- ферменты;
- антацидные препараты;
- соблюдение диеты.
Заболевания печени и поджелудочной железы сопровождаются интоксикацией и застоем желчи, в результате этого возникает рвота.
При гепатитах у ребенка отмечается стойкая тошнота, в продромальном периоде — повышение температуры, появлением гриппоподобных симптомов (насморк, астения, покашливание).
В дальнейшем появляются специфические симптомы — желтушное окрашивание кожи, изменение цвета мочи (потемнение), обесцвечивание кала.
Подтверждение диагноза:
- изменение биохимических показателей крови (печеночные пробы) и обнаружение желчных пигментов в моче;
- положительные ПЦР пробы;
- увеличение печени, которое определяется пальпаторно и при УЗИ исследовании.
После уточнения диагноза инфекционного гепатита А:
- ребенок госпитализируется в инфекционный стационар;
- лечение назначается инфекционистом;
- после излечения малыш наблюдается гастроэнтерологом.
Гепатиты В и С лечатся длительно:
- ребенок находиться под постоянным наблюдением инфекциониста;
- проводятся курсы специфической противовирусной терапии;
- длительно принимаются гепатопротекторы и противовоспалительные средства.
Хирургическая патология (острый аппендицит, кишечная инвагинация)
Острая хирургическая патология у детей раннего возраста может иметь атипичные симптомы:
при остром аппендиците клинические проявления у ребенка могут развиваться без болевого синдрома в правой подвздошной области.
К главным признакам аппендицита у детей раннего возраста относятся:
- многократная повторяющаяся рвота;
- слабость;
- головная боль;
- отказ от еды.
Инвагинация кишечника чаще развивается у малышей от 6 месяцев до года, реже у деток до трехлетнего возраста.
Это патологическое состояние возникает на фоне:
- неправильного введения прикорма;
- глистной инвазии;
- пороков развития кишечника;
- различных функциональных состояний, которые сопровождаются повышенной перистальтикой.
Заболевание проявляется выраженным болевым синдромом и беспокойством, у ребенка отмечается частая рвота, задержка стула с кровянистыми выделениями из кишечника в виде «малинового желе».
При появлении любого из этих заболеваний необходима немедленная госпитализация в медицинское учреждение для уточнения диагноза.
Болезни центральной нервной системы (менингит, энцефалит, гидроцефальный синдром, опухоли головного мозга).
Воспаление оболочек или вещества мозга развивается внезапно.
Признаками этого заболевания являются:
- стойкая головная боль (у грудничков болевой синдром проявляется выраженным беспокойством, монотонным криком);
- рвота многократная без тошноты;
- напряжение большого родничка у грудничков и выбухание вен головы;
- фебрильная температура;
- судороги;
- ригидность затылочных мышц – невозможность свободного сгибание головы;
- вынужденное положение тела в виде «складного ножа».
При появлении объемных образований головного мозга у детей (опухоли или кисты головного мозга) первые симптомы проявляются в виде периодической рвоты, стойких головных болей, головокружений, нарушений сна, судорог.
Лечение при данных патологических состояний назначается после уточнения диагноза:
- при подозрении развития у ребенка менингита или энцефалита необходимо срочно вызвать «бригаду скорой помощи» — терапия назначается в зависимости от течения и тяжести болезни, симптоматическое лечение;
- при появлении симптомов наличия объемного образования головного мозга – ребенок нуждается в полном и комплексном обследовании у невролога.
Психоэмоциональная возбудимость, невроз, реакция на стресс
Приступам рвоты при этих состояниях предшествует стрессовая ситуация или психоэмоциональное перенапряжение.
При неврозах приступы рвоты также возникают на фоне:
- острого или хронического стресса;
- у ребенка появляется логоневроз (заикания), энурез, тики, нарушения сна, фобии.
Терапия заключается в устранении провоцирующих рвоту факторов, приеме успокаивающих препаратов и консультации психолога.
Пилоростеноз
Это врожденная патология пищеварительного тракта у ребенка, поэтому клинические проявления заболевания возникают сразу после рождения или в течение периода новорожденности, реже в первые 3 месяца жизни малыша:
обильная многократная рвота, «фонтаном» через 10-20 минут после еды.
Лечение только оперативное.
Переедание
Это патологическое состояние возникает у ребенка после:
- употребления в пищу большого объема продуктов;
- частого прикладывания ребенка к груди;
- дополнительного введения больших объемов смеси;
- насильственного кормления ребенка.
Значительное улучшение отмечается при нормализации рациона, объема кормления, отмене или уменьшении количества смеси при достаточном количестве грудного молока.
Особенности терапии рвоты у ребенка
Прежде всего, родители должны знать, что вместе с рвотными массами ребенок теряет большое количество жидкости и солей, поэтому необходимо их восполнять – дробным отпаиванием.
При появлении рвоты малыша нужно успокоить, умыть или обтереть лицо влажным полотенцем, прополоскать рот.
Особенности дегидратационной терапии (отпаивание ребенка) — нужно проводить дробно специальными растворами («Регидрон», «Гастролит») или свежеприготовленным раствором поваренной соли.
Важно помнить, что питье должно быть дробным по 1-2 чайные ложки через 5 — 10 минут или маленькими глотками у старших детей — большой объем жидкости при поступлении в желудок провоцирует его перерастяжение, что часто вызывает повторные рвотные позывы.
К тому же именно такие объемы заменяют капельное внутривенное введение солевых растворов с уменьшением интоксикации и облегчения состояния ребенка.
При появлении рвоты у ребенка необходима обязательная консультация специалиста и утонение ее причины.
К сожалению, родители чтобы не обращаться в больницу и прекратить рвоту самостоятельно используют противорвотные средства центрального действия – Церукал (таблетки и ампулы), Домперидом (таблетки, порошок, ректальные свечи).
Это крайне опасно и связано с возможными тяжелыми неврологическими побочными явлениями – экстрапирамидными расстройствами.
Важно знать:
Европейская Ассоциация по лекарственным средствам настоятельно рекомендует использовать препараты, содержащие метоклопрамид (Церукал) только в крайних случаях и под обязательным контролем дозы и состояния ребенка медицинским работником.
У детей до 3 лет применение этого лекарственного средства может вызвать судорожный синдром.
Не рискуйте здоровьем и жизнью своих детей и не занимайтесь самолечением, особенно если рвота повторяется, и полноценно отпоить ребенка не получается.
врач-педиатр Сазонова Ольга Ивановна
Источник
Изменения характера дыхания у детей сразу обращают на себя родительское внимание. Тревожный симптом может сопровождаться посторонними звуками или одышкой. Само тяжёлое дыхание у ребёнка болезнью не является, но оно указывает на начало изменений в дыхательных путях и может быть предвестником опасного для жизни состояния.
Тяжелое дыхание у ребенка может говорить о начале инфекционного заболевания или угрожающего жизни состояния
Особенности дыхания у детей
Организм ребёнка существенно отличается по строению и функционированию от взрослого. Дети дышат иначе, чем взрослые, и более подвержены развитию дыхательных нарушений. Этому есть объяснения:
- поверхностный тип дыхания и небольшой жизненный объём лёгких приводят к учащению вдохов и выдохов;
- более узкие и эластичные, по сравнению с взрослыми, бронхи, гортань и трахея. Чем уже просвет, тем легче он закупоривается слизью при воспалительных заболеваниях;
- слизистая, выстилающая дыхательные пути, склонна к отёчности и вырабатывает большое количество секрета. В результате, слизь быстро густеет и осложняет дыхание;
- высокая потребность в кислороде для обеспечения процессов обмена веществ и активного роста. Даже незначительная простуда может привести к дыхательной недостаточности;
- незрелость нервной системы, лёгких и всего организма в целом у недоношенных новорождённых провоцирует нарушения вдоха и выдоха;
- слабые межрёберные мышцы и недоразвитые альвеолы лёгких у здоровых детей до года объясняют их шумное дыхание.
В норме эти различия исчезают в процессе роста и развития ребёнка. К 10-12 годам его дыхательная система практически не отличается от дыхательной системы взрослого человека.
Причины и признаки
Изменение ритма, частоты, глубины вдохов или выдохов может говорить о начале заболевания или воздействии неблагоприятных факторов. Эта проблема требует внимания со стороны родителей, так как некоторые состояния опасны летальным исходом. Среди наиболее распространённых причин:
- Простудные заболевания – грипп, ОРВИ, их остаточные явления. Температура у детей повышается резко, сопровождаются насморком, покраснением горла, общей слабостью, потерей аппетита.
- Обострение хронического бронхита, трахеита или пневмонии. Этому сопутствует затяжной влажный кашель с трудно отделяемой мокротой, голос может огрубеть или временно пропасть.
- Корь, краснуха, скарлатина, дифтерия, эпидемический паротит. Изменение дыхания происходит не сразу, а постепенно. На первый план выходят другие типичные признаки – сыпь, лихорадка.
- Бронхиальная астма, аллергические реакции. Сопровождаются сухим, надсадным кашлем без выделения мокроты. Вдохи и выдохи ребёнку даются с трудом. Возможны пятна, пузырьковые высыпания на коже. В тяжёлых случаях появляется синюшность, бледность лица, нарастает одышка. Тяжелая аллергическая реакция может привести к отёку лёгких. Дыхание становится шумным, с хрипами и «бульканьем», появляется розовая пенистая мокрота, западают межрёберные мышцы. Состояние опасно для жизни и требует вызова скорой помощи.
- Истинный или ложный круп из-за сужения просвета гортани. Характеризуется громким «лающим» или свистящим кашлем, быстрым ухудшением состояния вплоть до потери сознания и остановки дыхания. Требует быстрого оказания врачебной помощи.
- Болезни сердечно-сосудистой системы, врождённые пороки сердца. Типичные изменения – синюшность носогубного треугольника, отклонение показателей давления и пульса от нормы. Как правило, тяжело дышать детям становится во сне.
- Инородное тело или жидкость в дыхательных путях. Ребёнок будет стараться откашляться, чтобы вытолкнуть предмет. Звук дыхания изменяется в зависимости от размера предмета, попавшего в гортань или трахею. Малыши при этом громко плачут и тянут руки ко рту.
- Излишняя эмоциональная возбудимость, перенесённый испуг или обида. На данный повод укажут предшествующие события. Если ребёнка отвлечь или занять, дыхание быстро приходит в норму.
- Чрезмерно сухой, жаркий воздух, пребывание на открытом солнце. Обычно проходит без кашля и других симптомов. Состояние быстро улучшается при изменении климата.
Кашель — наиболее распространённый симптом дыхательных нарушений
Определить тяжесть состояния ребёнка и поставить диагноз может только врач. Поэтому при любых проблемах с дыханием нужно показать ребёнка педиатру.
Что делать родителям?
Если вы заметили у ребёнка тяжелое дыхание или одышку, не стоит пугаться и впадать в панику. Сохраняйте спокойствие и выполните следующие шаги:
- Успокойте и постарайтесь отвлечь ребёнка от проблемы.
- Откройте окна широко, это обеспечит приток свежего воздуха.
- Усадите или уложите ребёнка так, чтобы ему было легче дышать.
- При аллергии или подозрении на неё – удалите из зоны видимости потенциальные аллергены: растения, бытовую химию, домашних животных.
- Увлажните воздух в помещении с помощью испарителя, мокрых полотенец. В критических случаях по типу крупа – дайте малышу подышать паром в тёплой ванной комнате.
- Измерьте ребёнку давление, пульс, частоту дыханий и температуру. Обратите внимание на цвет кожи и дополнительные симптомы. Зафиксируйте все показатели – они помогут врачу установить диагноз.
- При быстром ухудшении состояния, нарастании одышки, изменении цвета кожи и помутнении сознания – немедленно вызывайте скорую помощь.
- Будьте готовы оценить наличие дыхания и сердцебиения и оказать первую помощь ребенку.
Даже если приехавшей бригаде удалость быстро стабилизировать состояние маленького пациента, не отказывайтесь от госпитализации. Приступ может повториться в любое время.
При появлении тяжёлого дыхания у ребёнка родители не должны игнорировать проблему и ждать, пока приступ пройдет самостоятельно. Даже в критических состояниях медикам удаётся эффективно оказать помощь, если лечение начато вовремя.
Читайте далее: анафилактический шок у ребенка
Источник
Что такое одышка? Одышкой называют ощущение нехватки воздуха. Она может появиться из-за снижения в крови количества кислорода, увеличения концентрации, двуокиси углерода либо сдвига кислотно-щелочного баланса в кислую сторону. Эти изменения активируют дыхательный центр, который, в свою очередь, увеличивает активность и мощность работы дыхательных мышц.
- Инспираторная одышка
- Экспираторная одышка
- Смешанная одышка
- Одышка у новорожденных
- Одышка у грудного ребенка
- Ложный круп
- Бронхообстуктивный синдром при простуде
- Бронхиальная астма
- Одышка при заболеваниях сердца
- Одышка при попадании инородного тела
Краткая характеристика видов одышки, возрастные особенности
Одышка у ребенка – довольно частое состояние. Причина кроется в возрастных особенностях строения органов дыхания.
Интересно! Гортань у детей сравнительно узкая, в ней очень много сосудов, легко развиваются отеки, что проявляется затрудненным дыханием.
Хрящевой каркас трахеи у детей мягок, легко суживает просвет, слизистая оболочка нежная, содержит множество сосудов. Все это приводит тому, что у малышей относительно часто развиваются трахеиты. Просвет бронхов относительно узкий, что обуславливает сравнительно частую обструкцию (перекрытие) бронхиол при воспалении.
Вентиляция легких менее эффективна, чем у взрослых из-за относительной слабости дыхательных мышц, что вместе с узостью самых мелких бронхов – бронхиол , способствует развитию пневмоний и ателектазов (участков спадения) легких, особенно у детей до года. Дыхательный объем у детей относительно ниже, чем у взрослых, что связано с относительно небольшой массой легких и меньшей подвижностью грудной клетки, а потребность в кислороде гораздо выше, что с одной стороны приводит к более частому дыханию в норме, с другой – у ребенка одышка развивается быстрее, чем у взрослого.
Инспираторная одышка
Так называется состояние, когда ребенку трудно вдохнуть. Если ребенок слишком мал для того, чтобы сформулировать жалобу, инспираторная одышка проявляет себя напряжением мышц шеи на вдохе. Кроме того, можно заметить, как втягиваются надключичные ямки, области промежутков между ребер. Вдох становится длиннее выдоха. Совсем малыши качают головой, будто кивая. Еще один признак , нос становится как бы «точеным» и блестящим, крылья его раздуты, напряжены.
Обратите внимание! Причина инспираторной одышки – препятствие на пути потока воздуха, расположенное выше бифуркации (разветвления) трахеи.
Это могут быть инородные тела, папилломы, отек слизистой гортани, сдавливающие дыхательные пути увеличенные лимфатические узлы или опухоли средостения и т.д.
Экспираторная одышка
Ребенок ощущает трудности при выдохе. Грудная клетка выглядит раздутой, кажется, будто она почти не участвует в дыхании. Зато к дыханию активно подключаются мышцы брюшного пресса. Выдох становится длинным, часто свистящим. Экспираторная одышка у ребенка появляется при препятствии дыханию на уровне бронхов и бронхиол: накоплении секрета при бронихальной астме или воспалительных процессах, сдавлении бронхов увеличенными лимфоузлами или туберкулезными инфильтратами.
Смешанная одышка
Трудно вдохнуть и трудно выдохнуть. Определенный признак этого состояния , грудная клетка раздута, но ее податливые участки (промежутки между ребрами, ямки над ключицами и грудиной) западают.
 Причины ее могут крыться как в состоянии легких – пневмонии, ателектазы – так и в нарушении проникновения кислорода в ткани из-за сердечно-сосудистых заболеваний, анемии. Также причиной смешанной одышки у ребенка может стать сдавление легкого при плевритах, опухолях.
Причины ее могут крыться как в состоянии легких – пневмонии, ателектазы – так и в нарушении проникновения кислорода в ткани из-за сердечно-сосудистых заболеваний, анемии. Также причиной смешанной одышки у ребенка может стать сдавление легкого при плевритах, опухолях.
Отдельно выделяется так называемая физиологическая одышка, которая появляется при длительном плаче, физической нагрузке, эмоциональном возбуждении. Это состояние длится недолго и не требует никаких действий.
Возможные причины одышки
Одышка у новорожденных
Если говорить о заболеваниях, одна из самых частых причин одышки у новорожденных – респираторный дистресс-синдром. Обычно он развивается у недоношенных детей, в организме которых не вырабатывается сурфактант – вещество, позволяющее легким расправиться при первом вдохе. Возникает дыхательная недостаточность, которая проявляется одышкой, шумным частым дыханием, кожа приобретает синеватый оттенок. Также респираторный-дистресс-синдром может развиться у детей, чьи матери страдали тяжелым гестозом, имели эндокринную патологию.
 Лечение респираторного дистресс-синдрома сводится к ведению сурфактанта через трахею, респираторной поддержке а также введению препаратов, стимулирующих созревание легких. Прогноз обычно благоприятный, но зависит от тяжести состояния ребенка. Определять, какие именно препараты нужны и в каком объеме может только врач.
Лечение респираторного дистресс-синдрома сводится к ведению сурфактанта через трахею, респираторной поддержке а также введению препаратов, стимулирующих созревание легких. Прогноз обычно благоприятный, но зависит от тяжести состояния ребенка. Определять, какие именно препараты нужны и в каком объеме может только врач.
Врожденный трахеопищеводный свищ – еще одна аномалия развития, при которой трахея соединена с пищеводом и при кормлении молоко попадает в дыхательные пути, появляется одышка и кашель при кормлении. Лечение только хирургическое, прогноз зависит от того, насколько своевременно был поставлен диагноз: в запущенных случаях у малыша может развиться тяжелая пневмония.
Кроме того, одышка у новорожденного может встречаться при аномалиях развития дыхательных путей, легочных сосудов, врожденной сердечно-сосудистой патологией. Во всех этих случаях лечение и прогноз зависит от причины и тяжести заболевания.
Кроме того, у здоровых новорожденных и грудных детей одышка может появиться при перегревании. Терморегуляция у таких малышей еще несовершенна, и чрезмерное укутывание ребенка вызывает повышение температуры тела и, как следствие, учащению дыхания (>,60 вдохов в минуту). «Лечение» здесь может быть только одно – раскутать ребенка.
Одышка у грудного ребенка
Одышка у грудного ребенка может появиться даже при незначительной простуде, причина – банальный насморк. Носовые ходы у детей до года очень узкие, и даже небольшой отек при воспалении, сопровождающем насморк, приводит к невозможности дышать носом. Особенно заметна такая одышка во время кормления: грудничок задыхается, часто бросает грудь. Лечение в этом случае заключается в прочистке носа марлевым жгутиком, смазанным вазелином или специальной грушей и закапыванию сосудосуживающих капель. Детям до года нельзя закапывать средства, содержащие ментол.
Ложный круп
Одышка при простудных заболеваниях обычно появляется у детей старше 5 месяцев. Самая тяжелая форма одышки у ребенка при простуде – круп.
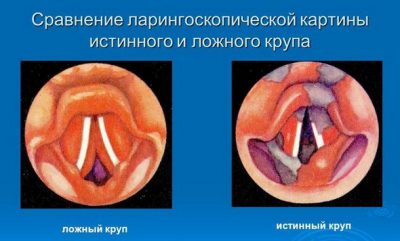 Истинный круп, который жизненно важно различать с ложным, развивается при дифтерии, нарушения дыхания нарастают постепенно и требуют немедленной госпитализации ребенка. К счастью, встречается редко благодаря профилактическим прививкам.
Истинный круп, который жизненно важно различать с ложным, развивается при дифтерии, нарушения дыхания нарастают постепенно и требуют немедленной госпитализации ребенка. К счастью, встречается редко благодаря профилактическим прививкам.
Ложный круп – разновидность гораздо более частая. Причина его с том, что гортань и трахея у ребенка узкие, слизистая склонна к отекам. К тому же на фоне воспаления может развиться рефлекторный спазм гортани. Усугубляет состояние мокрота, частично перекрывающая дыхательные пути.
Ложный круп обычно возникает резко: на фоне простуды, во время бодрствования обычно под вечер кашель становится грубым, лающим, садится голос. Ребенок начинает беспокоиться. На ранних стадиях процесса инспираторная одышка появляется только во время движения и прекращается в покое, при усугублении процесса становится постоянной, дыхание – шумным, синеет носогубный треугольник. Если отек развивается дальше, беспокойство ребенка сменяется сонливостью, заторможенностью, он может потерять сознание. Особенно опасен ложный круп у детей до 5 лет.
Важно! При появлении первых симптомов нужно немедленно вызвать скорую!
Для того, чтобы облегчить состояние ребенка на время ожидания врача, необходимо прежде всего успокоить ребенка. Стресс усиливает потребность в кислороде, усугубляя состояние. Как бы ни были напуганы родители, малышу еще страшнее, и он нуждается в объятьях и спокойных ласковых словах. Кроме этого:
-
 снять с малыша стесняющую одежду, открыть форточку
снять с малыша стесняющую одежду, открыть форточку - если в доме есть ингалятор или небулайзер с физраствором – воспользоваться им
- включить увлажнитель воздуха, развесить на батареях мокрые полотенца или наполнить ванную комнату паром, включив горячую воду, и занести туда ребенка
- если есть высокая температура , дать жаропонижающее
- иногда остановить приступ может холодный воздух на балконе или улице
- врачи старой школы рекомендовали вызвать рвоту, надавив на корень языка черенком ложки или пальцем, чтобы снять рефлекторный спазм гортани
Если врач «скорой» предлагает госпитализацию, необходимо соглашаться. Если в ней нет необходимости, ребенка надо успокоить и уложить спать.
Бронхообстуктивный синдром при простуде
Обычно развивается на фоне заражения вирусом парагриппа или респираторно-синцитиальным вирусом, когда инфекция распространяется на нижние дыхательные пути. Мелкие бронхи сужаются из-за отека, забиваются вязким секретом. Среди детей от года до 5 лет частота возникновения – до 50%, вероятность возникновения выше у детей-аллергиков и детей, болеющих ОРВИ чаще 6 раз в год.
 На 2-4 день заболевания на фоне сухого кашля дыхание учащается, появляется одышка, экспираторная: выдох у ребенка долгий, возможно со свистом. Может появиться синюшность губ, носогубного треугольника.
На 2-4 день заболевания на фоне сухого кашля дыхание учащается, появляется одышка, экспираторная: выдох у ребенка долгий, возможно со свистом. Может появиться синюшность губ, носогубного треугольника.
Для облегчения состояния ребенка необходимо много поить, желательно щелочной минеральной водой, примерно 50 мл на кг веса ребенка. Воздух в помещении должен быть влажным и прохладным. Врач назначает отхаркивающие и разжижающие мокроту препараты, как в виде сиропов, таблеток, так и в виде ингаляций через небулайзер. Из дополнительных средств можно использовать сироп подорожника, отвар мать-и мачехи, но фитотерапия не рекомендована детям, предрасположенным к аллергии.
В более тяжелых случаях возможно назначение гормональных средств.
Бронхиальная астма
Обычно начинается в раннем детстве, часто маскируется под ОРВИ с обструктивным бронхитом, из-за чего не всегда получается своевременно распознать болезнь и назначить лечение. Порой диагноз запаздывает на 5-10 лет. Если у ребенка до 3 лет явления бронхообструктивного синдрома при острой респираторной инфекции повторяются чаще 3 раз в год, при этом родители или сам ребенок страдают аллергией (атопическим дерматитом) – это повод заподозрить бронхиальную астму.
 Проявляется теми же симптомами, что и бронхообструктивный синдром при респираторных инфекциях, почему, собственно, ее и трудно отличить от обструктивного бронхита.
Проявляется теми же симптомами, что и бронхообструктивный синдром при респираторных инфекциях, почему, собственно, ее и трудно отличить от обструктивного бронхита.
При лечении бронхиальной астмы у детей кроме бронхолитических средств надо уделять особое внимание противовоспалительной терапии и разжижению мокроты.
О выздоровлении при бронхиальной астме говорят с осторожностью, обычно предпочитая термин «длительная ремиссия».
Одышка при заболеваниях сердца
Одышка у детей с заболеваниями сердца обычно развивается постепенно (если это не врожденный порок сердца), возникает под утро, усиливаясь в положении лежа, сопровождается отеками на ногах, цианозом.
В этом случае лечить надо прежде всего основное заболевание.
Одышка при попадании инородного тела
Очень частое явление: дети любопытны и часто засовывают мелкие предметы в нос, рот, вдыхают их. Именно поэтому ребенку до 3 лет не рекомендуется давать игрушки с мелкими деталями, даже под присмотром родителей.
Если инородное тело осело на голосовых связках, вызвав рефлекторный спазм гортани, или перекрыло трахею, одышка развивается остро, вплоть до удушья. Появляется сильный кашель, ребенок хватается за горло, лицо сначала краснеет, потом синеет, выступают слезы.
Что делать, если в дыхательных путях оказалось инородное тело:
-
 Младенца надо положить на руку лицом вниз, рот открыт, голова ниже туловища, и постучать основанием ладони между лопатками пять раз. Потом перевернуть на спину и двумя пальцами 5 раз надавить на середину грудины. Если инородное тело переместилось в ротоглотку, его можно извлечь. Если нет – повторять предыдущие действия до результата.
Младенца надо положить на руку лицом вниз, рот открыт, голова ниже туловища, и постучать основанием ладони между лопатками пять раз. Потом перевернуть на спину и двумя пальцами 5 раз надавить на середину грудины. Если инородное тело переместилось в ротоглотку, его можно извлечь. Если нет – повторять предыдущие действия до результата. - Ребенка до 8 лет укладывают на бедро взрослого так, чтобы голова была ниже туловища и постучать основанием ладони между лопатками.
- Ребенка старше восьми лет , обхватить руками, стоя у него за спиной, так, чтобы сжатая в кулак и направленная большим пальцем к животу пострадавшего правая рука была накрыта ладонью левой, располагаясь примерно в верхней части живота. После чего нужно 5 раз резко надавить на живот. Повторять до тех пор, пока инородное тело не откашляется, и дыхание не восстановится.
Важно! Ни в коем случае нельзя стучать по спине сидящего ребенка, это может протолкнуть инородное тело глубже в дыхательные пути и сделать его состояние еще тяжелее.
При потере сознания нужно вызвать скорую и начать делать искусственное дыхание и непрямой массаж сердца.
Если инородное тело мелкое и проникло в глубину дыхательных путей, основной его признак , продолжительный сухой или малопродуктивный кашель без температуры и других явлений простуды.
Загрузка…
Источник
